Considérations thérapeutiques dans les cas de supraclusion profonde : rapport de cas clinique
- RÉSUMÉ
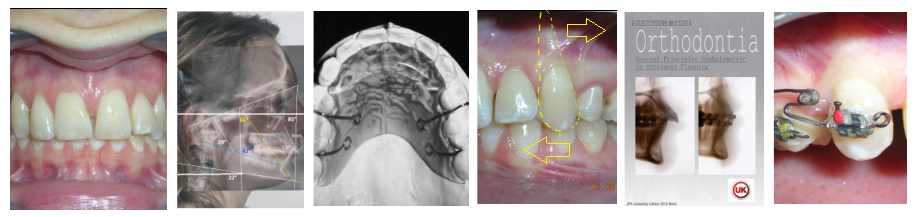
Une patiente de 28 ans avec un biotype brachyfacial présente une supraclusion aggravée par un traitement orthodontique antérieur impliquant deux extractions supérieures, ce qui a eu un impact négatif sur sa dimension verticale faciale inférieure.
L’analyse céphalométrique a confirmé une discordance squelettique verticale compatible avec une supraclusion antérieure d’origine squelettique.
Le plan de traitement impliquait une approche orthodontico-chirurgicale combinée possible, incluant une chirurgie bimaxillaire, qu’après des semaines de réflexion de la part du patiente, cette option serait le dernier recours.
En tant que professionnelle de santé, elle cherche une reprise de traitement axée sur l’amélioration fonctionnelle et la stabilité à long terme.
L’approche actuelle priorise le contrôle vertical et l’équilibre neuromusculaire pour traiter les proportions faciales compromises et la fonction occlusale.
Actuellement, on trouve des composites dans les zones interproximales, qui ont développé une décoloration, aggravant encore l’aspect esthétique intra-oral.
Palabra Clave: Neuromuscular Class II orthognathic surgery Anterior guidance
- INTRODUCTION
La malocclusion de supraclusion représente un défi thérapeutique complexe qui nécessite un diagnostic individualisé et une planification biomécaniquement cohérente. Un élément crucial dans la prise en charge de la supraclusion est l’évaluation du biotype facial du patient, qui influence directement les stratégies de contrôle vertical et la planification globale du traitement.
Par exemple, les patients brachyfaciaux avec un angle du plan mandibulaire faible et une musculature forte présentent souvent une hauteur faciale inférieure réduite et une adaptabilité verticale limitée, tandis que les individus dolichofaciaux présentent des dimensions verticales augmentées et nécessitent une gestion attentive afin d’éviter l’aggravation des disproportions squelettiques.
Dans ce contexte, l’analyse céphalométrique fournit des données quantitatives essentielles — telles que l’axe facial, l’angle du plan mandibulaire, la hauteur faciale antérieure et l’orientation du plan occlusal — qui guident la sélection et la direction des systèmes de forces utilisés tout au long du traitement.
Au-delà des considérations squelettiques et dentaires, il est important de reconnaître le rôle de la stabilité neuromusculaire dans la rétention à long terme. En particulier, l’absence d’un contact interincisif adéquat (guidage antérieur) peut compromettre l’occlusion fonctionnelle. À ce stade, une réponse neuromusculaire altérée impliquant le noyau mésencéphalique du nerf trijumeau peut être envisagée, pouvant entraîner des parafonctions et une récidive. L’établissement et le maintien d’un guidage antérieur fonctionnel constituent donc un objectif clé pour atteindre une stabilité à long terme dans la correction de la supraclusion.
- ÉVALUATION CLINIQUE ET CÉPHALOMÉTRIQUE
Constats cliniques :
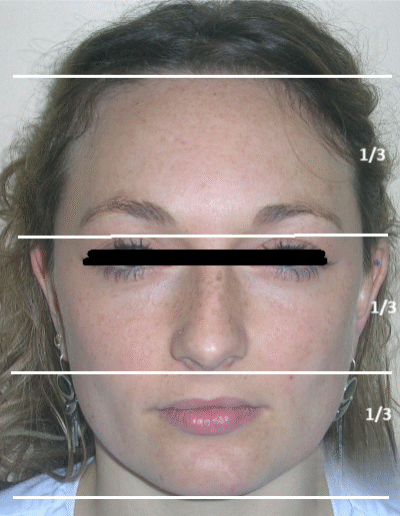
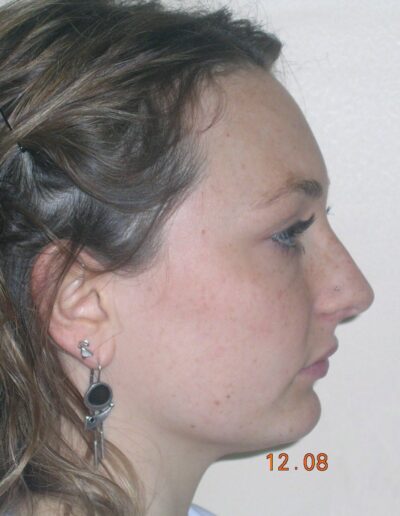
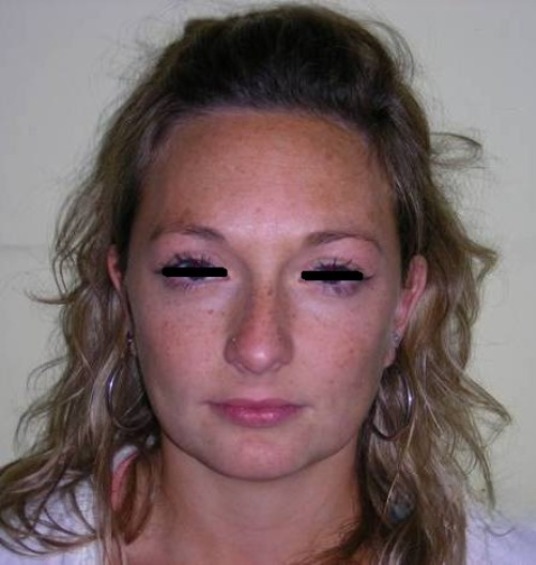
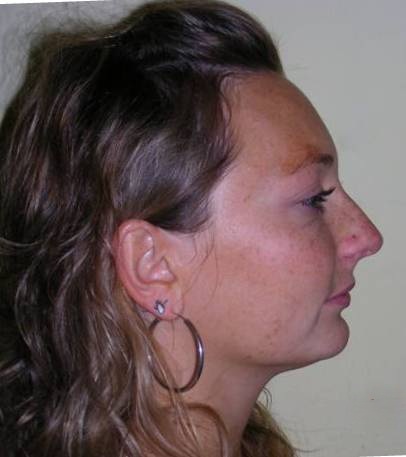
Patiente sans asymétries, visage relativement proportionné, seulement à noter un tiers facial inférieur diminué, profil légèrement convexe, muscles masséters marqués.
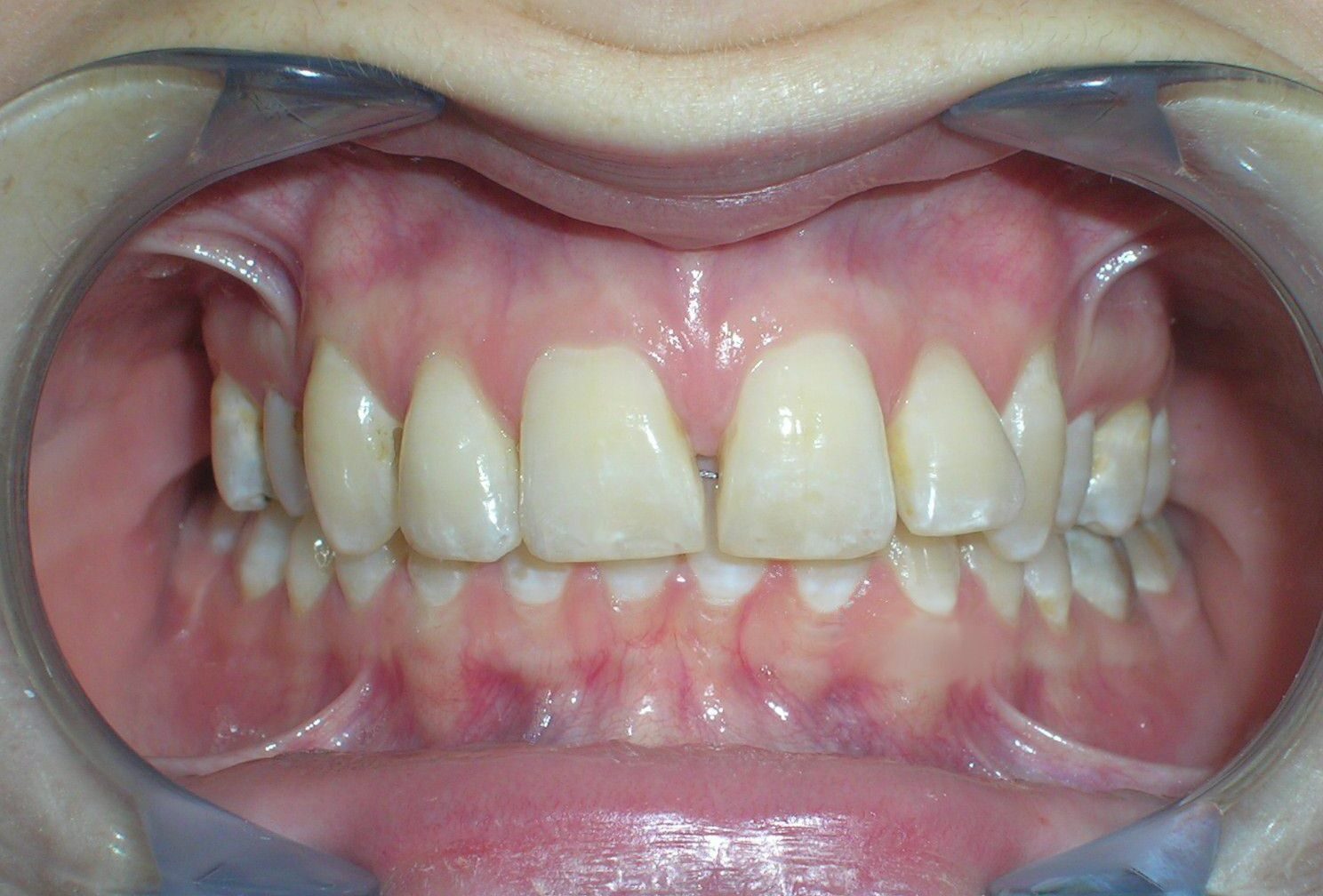
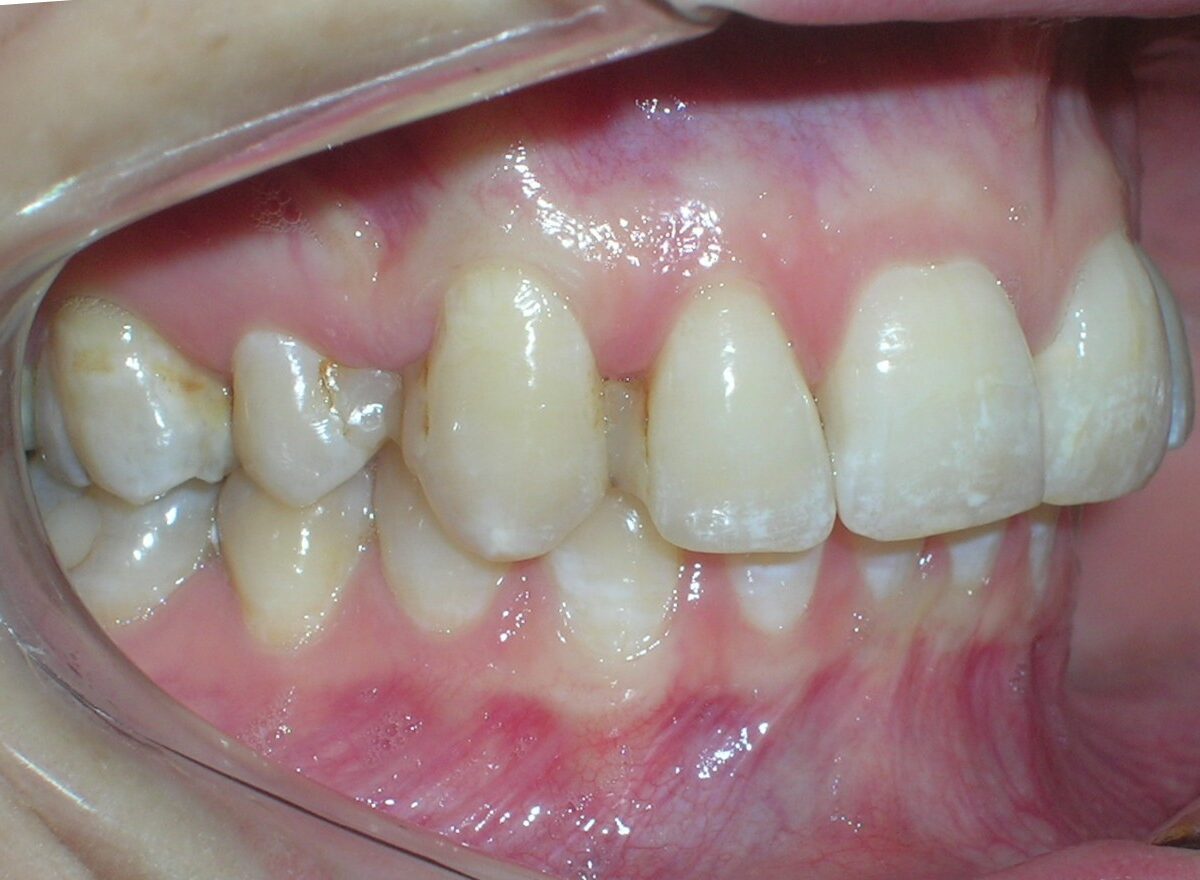
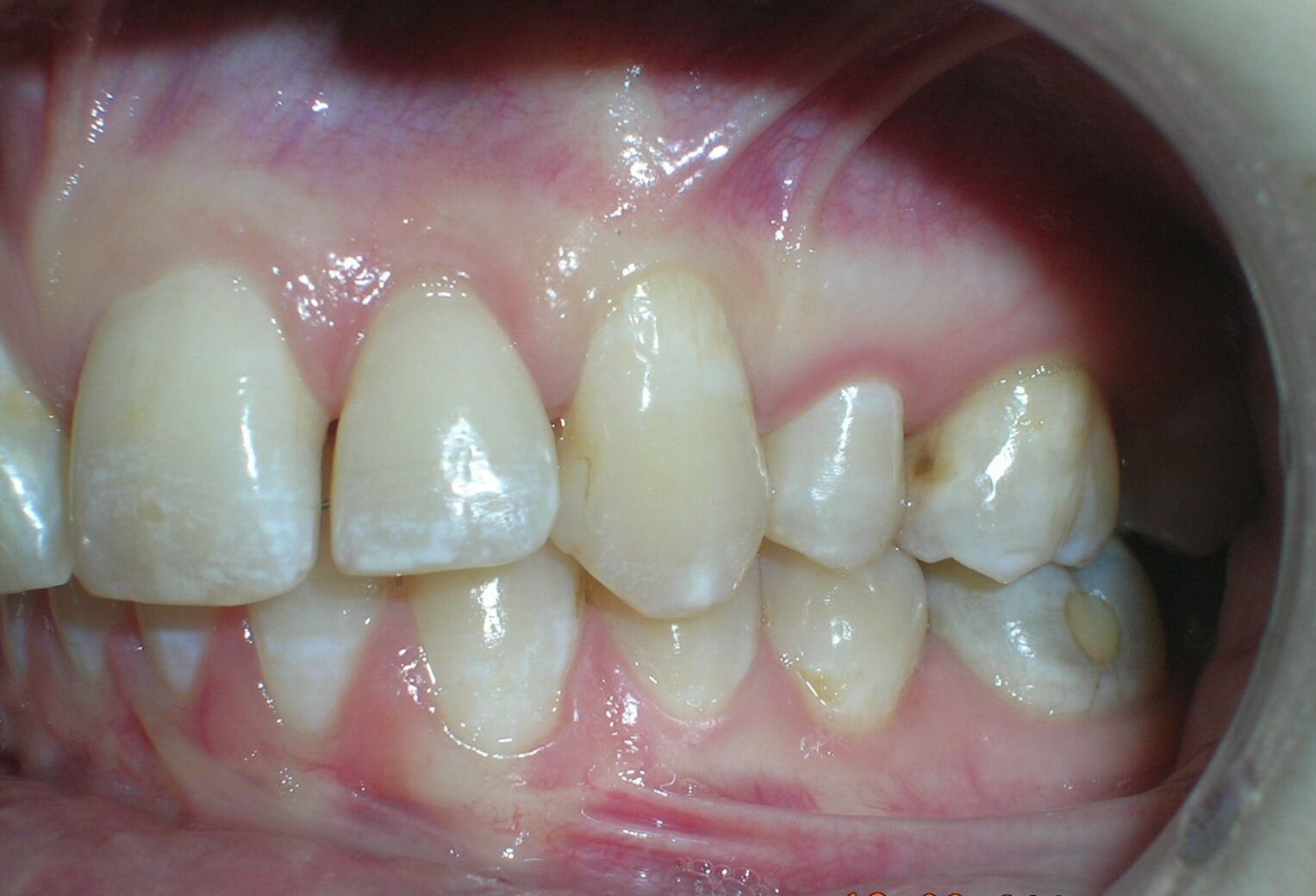
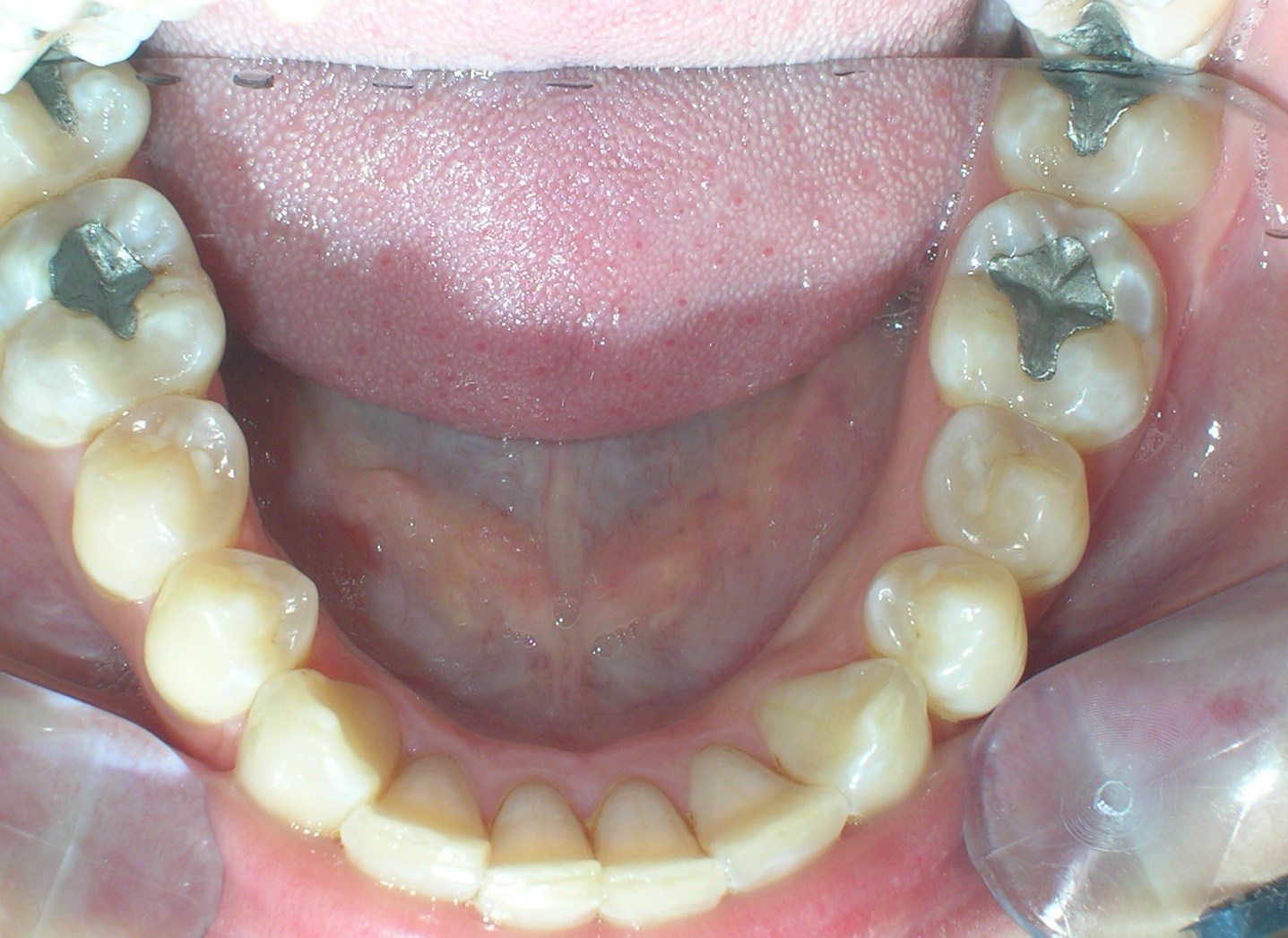
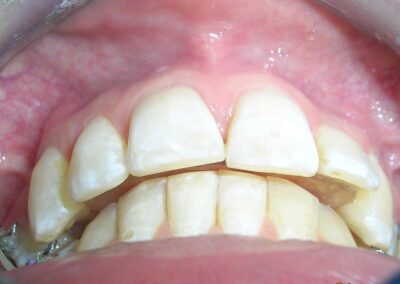
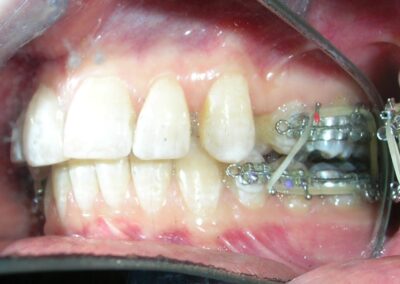
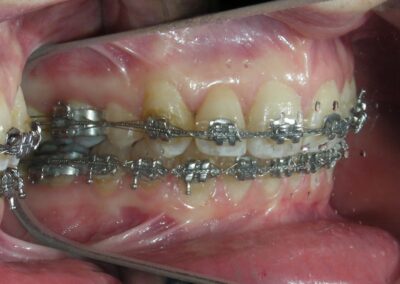
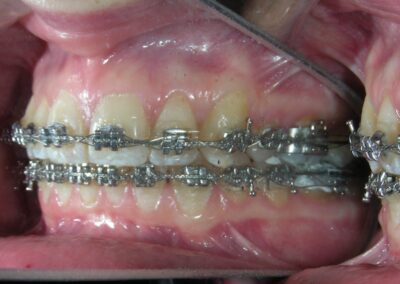
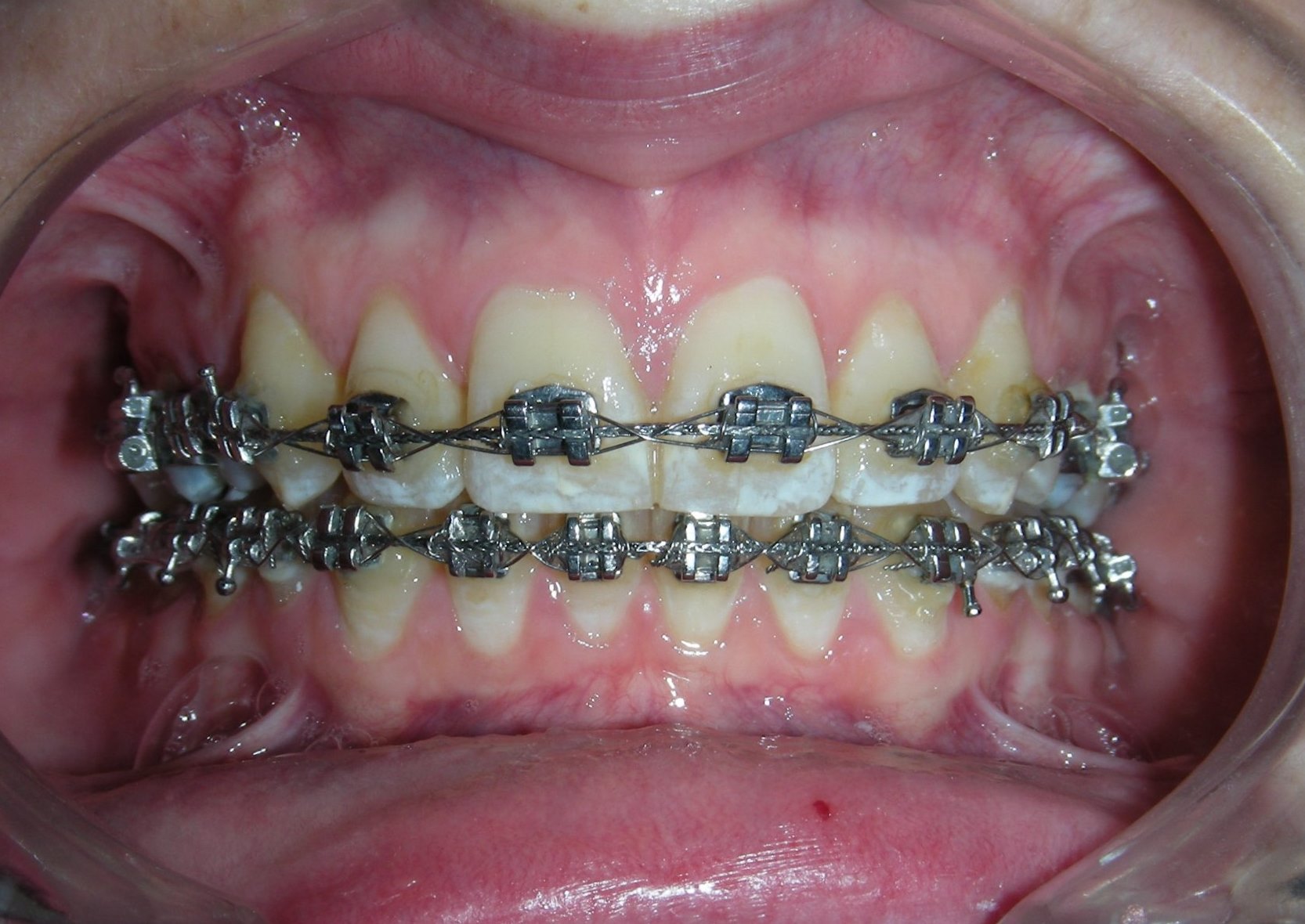
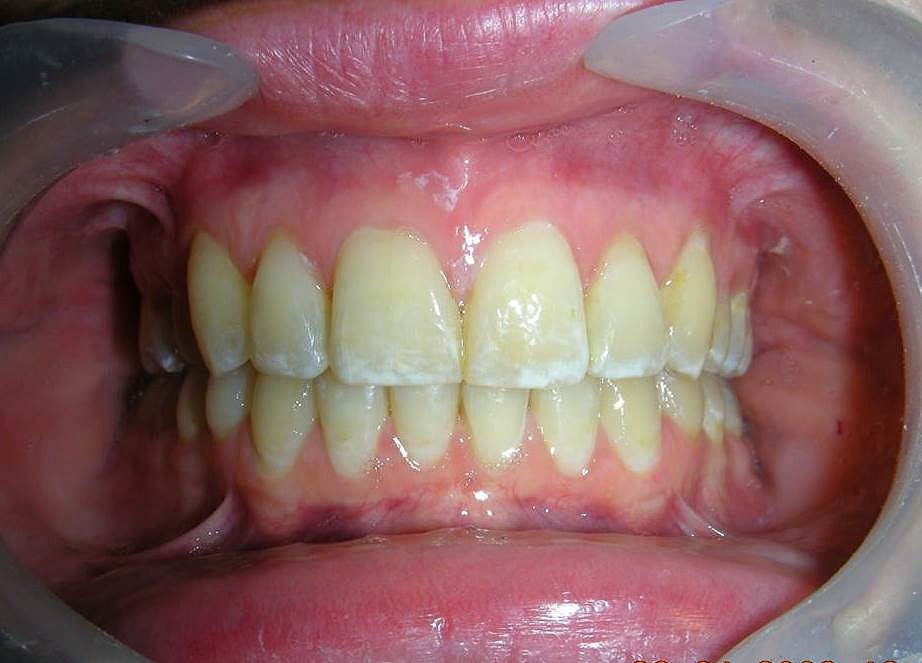
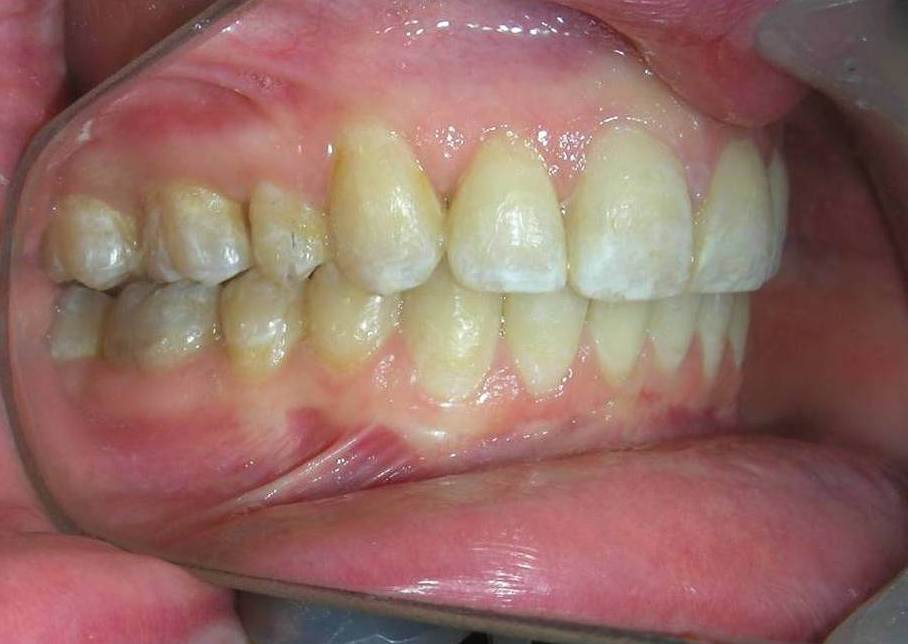
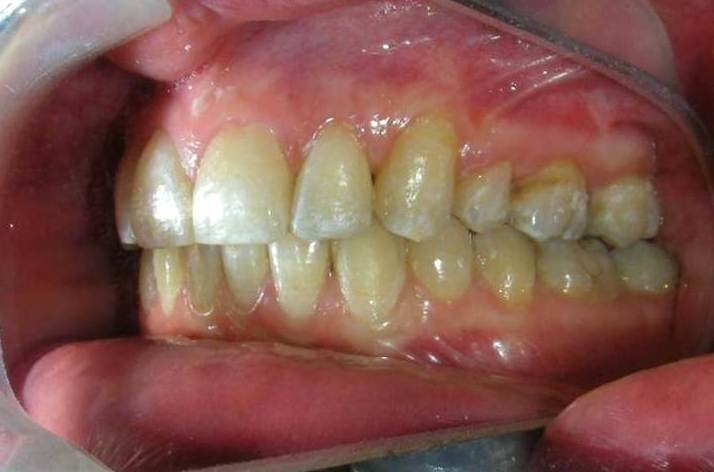
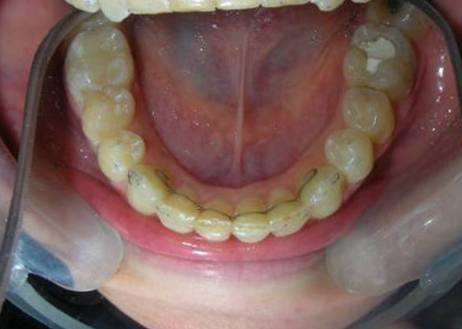
À première vue intra-orale, on observe un manque de coordination verticale entre les arcades dentaires. Les incisives maxillaires présentent une supraclusion exagérée, recouvrant environ 90 % des incisives mandibulaires.
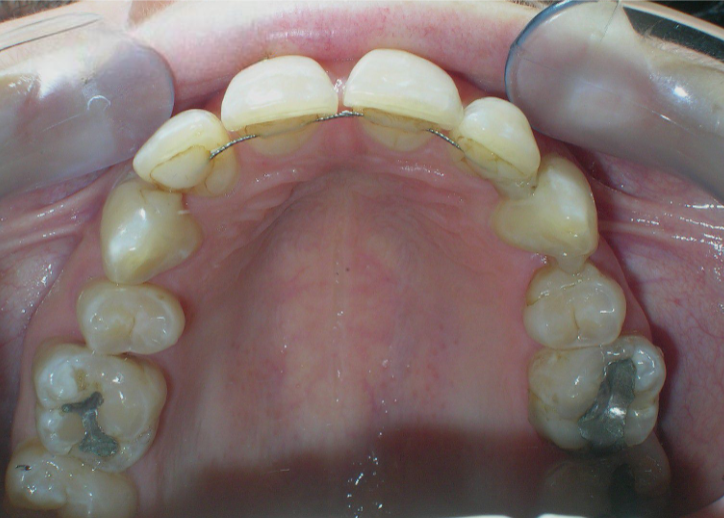
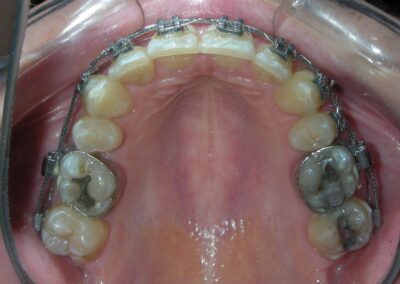
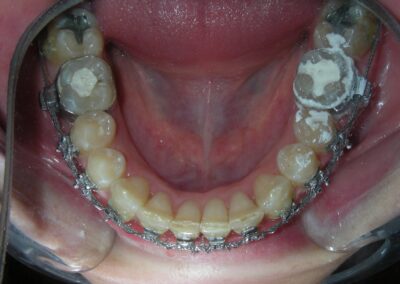
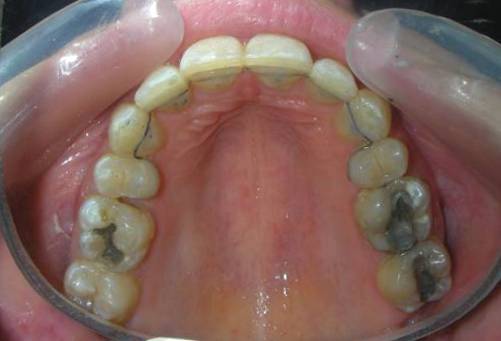
De multiples diastèmes sont présents sur l’ensemble de l’arcade maxillaire, ce qui met esthétiquement en évidence la présence d’un fil de contention lingual fixe. Plusieurs « restaurations » interproximales en composite sont observées, toutes fortement pigmentées, compromettant à la fois la fonction et l’esthétique.
On note une disto-inclinaison coronaire des canines maxillaires, ainsi qu’une angulation radiculaire (TIP) altérée.
Pas de coïncidence des lignes médianes dentaires, déviation de 2 mm. Rapport molaire et canin de Classe II d’Angle.
Fonction :
La patiente présentait des déficiences fonctionnelles significatives. Malgré un schéma squelettique compatible avec une musculature élévatrice puissante (brachyfacial), l’examen clinique a révélé l’absence de guidage antérieur efficace, sans contact incisif. Par conséquent, la patiente ne présentait pas de trajectoires de guidage occlusal fonctionnelles, ce qui peut compromettre à la fois la fonction occlusale dynamique et la régulation neuromusculaire.
Cette absence de guidage antérieur et de schémas occlusaux fonctionnels (guidage canin ou fonction de groupe inexistants) élimine des stimuli proprioceptifs essentiels à la coordination musculaire physiologique et à la position mandibulaire. Cela est particulièrement pertinent chez les patients brachyfaciaux, qui présentent des forces de mastication importantes au repos et en fonction, et chez qui le système neuromusculaire dépend fortement des informations occlusales pour se calibrer.
D’un point de vue neurophysiologique, le noyau mésencéphalique du nerf trijumeau joue un rôle central dans la proprioception et le contrôle moteur du système masticatoire. Ce noyau reçoit des signaux afférents provenant des mécanorécepteurs parodontaux, des fuseaux neuromusculaires (notamment dans le masséter et le temporal), ainsi que des récepteurs de l’articulation temporo-mandibulaire.
L’absence de contact antérieur stable a probablement réduit l’afflux d’informations vers ce noyau, entraînant un schéma neuromusculaire désorganisé, un tonus musculaire excessif, et possiblement une posture mandibulaire de repos dysfonctionnelle ainsi que des tendances parafonctionnelles.
Facial biotype
Algebraic sum (+2 ) +( -1,6) + ( +1) + (+1,25 )+ (+1,5) = + 4,15 ÷ 5 = + 0,83 BRACHIFACIAL
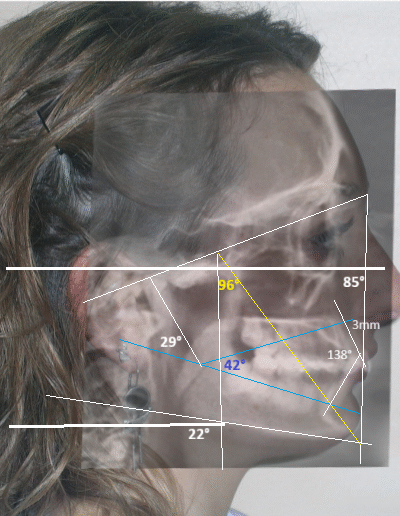
Diagnostic céphalométrique
1,
| arameter | Patient (22yo) | Normal | Interpretation |
|---|---|---|---|
| Facial Axis | 96° | 90° ± 3° | increased , indicative of vertical growth pattern + Brachifacial |
| Facial Depth | 85° | 90°± 3° | reduced – dolichofacial tendency |
| Mandibular Plane Angle | 22° | 26° ± 4° | decreased +brachifacial tendency |
| Lower Facial Height | 42° | 47 ± 4° | decreased , short lower third+ Brachifacial |
| Convexity (A–N–Pog) | +3 mm | ±2 mm | Normal |
| Upper Incisor to A-Pog | 1 mm | 2–4 mm | Normal |
| Inclination lower Incisor | 20° | 22° | normal |
| Interincisal angle | 138° | 130° ± 6° | Increased – verical position of incisors |
| Maxillary–Mandibular plane angle (MM angle) | 26° ± 4° | ||
| Mandibular arc | 29° | 26 °± 2 | Increased +Brachifacial |
| Cranial deflection | 27° ± 4° |
Algebraic sum (+2 ) +( -1,6) + ( +1) + (+1,25 )+ (+1,5) = + 4,15 ÷ 5 = + 0,83 BRACHIFACIAL
Considérations de planification après évaluation du biotype facial
Une fois le schéma squelettique brachyfacial identifié, une approche thérapeutique individualisée est élaborée, tenant compte à la fois des caractéristiques squelettiques et dentaires. Ce type facial est généralement associé à un schéma de croissance horizontal, une hauteur faciale inférieure réduite — aggravée par des extractions de premières prémolaires lors d’un traitement antérieur — ainsi qu’une activité accrue des muscles masticateurs, éléments qui doivent tous être pris en compte avec attention lors de la planification biomécanique.
Les indicateurs céphalométriques les plus pertinents pour l’évaluation de la croissance brachyfaciale dans ce cas spécifique incluent l’axe facial et la hauteur faciale inférieure.
Le traitement visera à réduire l’angle de l’axe facial et à augmenter la hauteur faciale antérieure inférieure par extrusion contrôlée des segments postérieurs. Cette modification verticale permettra de contrer la tendance à la supraclusion typiquement observée dans les schémas brachyfaciaux. Une fois la dimension verticale rétablie, la fermeture des espaces sera réalisée à l’aide de mécaniques sectorisées, permettant un contrôle précis du tip et du torque. Une attention particulière sera portée au contrôle de la position des incisives, car ces patients présentent souvent des incisives rétro-inclinées ou trop verticalisées, ce qui contribue à la supraclusion et à une exposition incisive réduite.
Il est important de noter que, chez les patients non traités, la distalisation serait notre première option car elle induit une rotation mandibulaire dans le sens antihoraire. Bien que cela puisse être bénéfique dans les schémas brachyfaciaux ou hypodivergents, où une augmentation de la dimension verticale est nécessaire, cela est généralement contre-indiqué chez les patients dolichofaciaux en raison du risque d’aggravation de l’excès vertical et des disproportions faciales.
Plan de Traitement
-
Dépose de toutes les restaurations interproximales réalisées lors du traitement précédent, afin de rétablir des contacts proximaux précis et de faciliter les mouvements dentaires appropriés.
-
Établissement d’un plan de surélévation antérieur (bite plane) pour obtenir une désocclusion postérieure et permettre le développement vertical des segments postérieurs.
-
Extrusion des dents postérieures afin d’augmenter la hauteur faciale antérieure inférieure et de réduire l’angle de l’axe facial, contribuant ainsi à la correction verticale de la supraclusion. Conformément à l’un des principes fondamentaux de la philosophie bioprogressive — traiter la malocclusion selon une séquence hiérarchisée — ce cas a donné la priorité à la correction de la discordance verticale (supraclusion) avant d’aborder le problème sagittal.
-
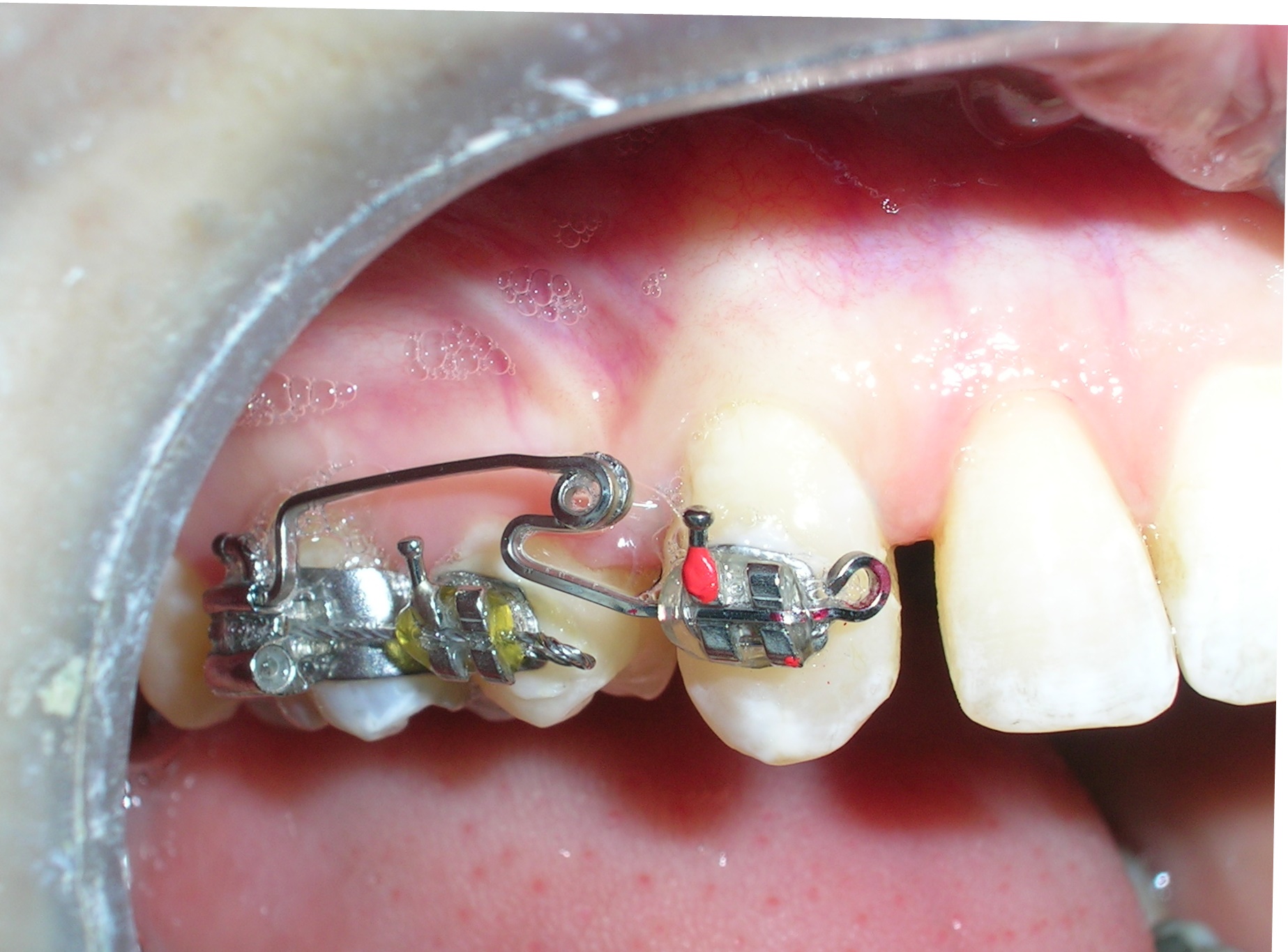
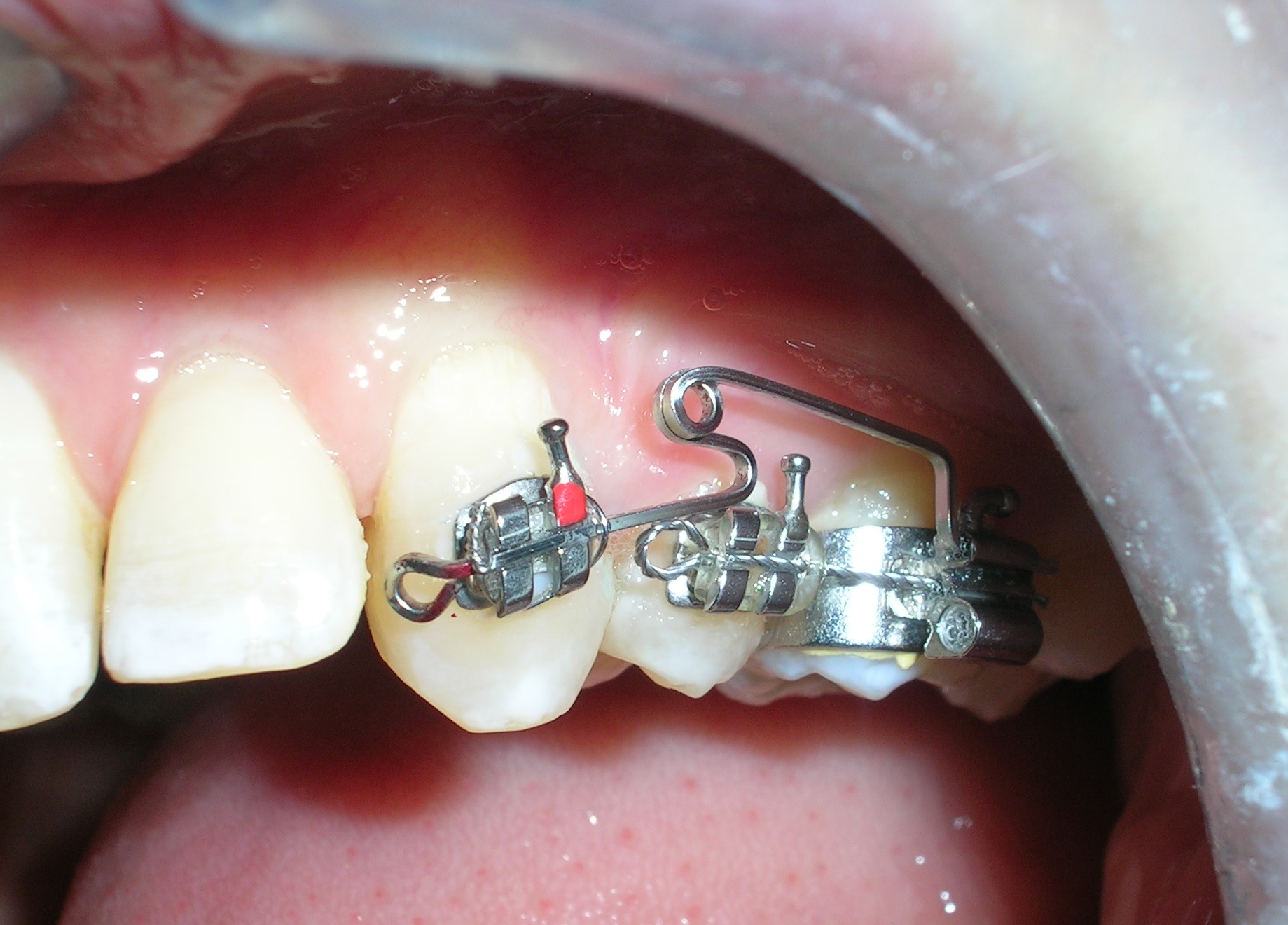
Contrôle du tip et du torque des canines maxillaires afin d’assurer une inclinaison axiale correcte et un alignement harmonieux dans l’arcade.
-
Fermeture des espaces avec un contrôle précis du torque, notamment dans les segments antérieurs , afin de maintenir un positionnement radiculaire idéal et d’obtenir une occlusion stable.
-
Une fois les problèmes sagittal et vertical résolus, mise en place d’une séquence d’arcs continus.
-
Établir et maintenir un guidage antérieur fonctionnel pour assurer une désocclusion correcte lors des mouvements d’excursion.
-
Concevoir une stratégie de contention personnalisée.
Phase de Traitement
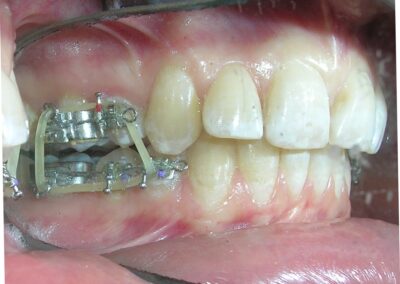
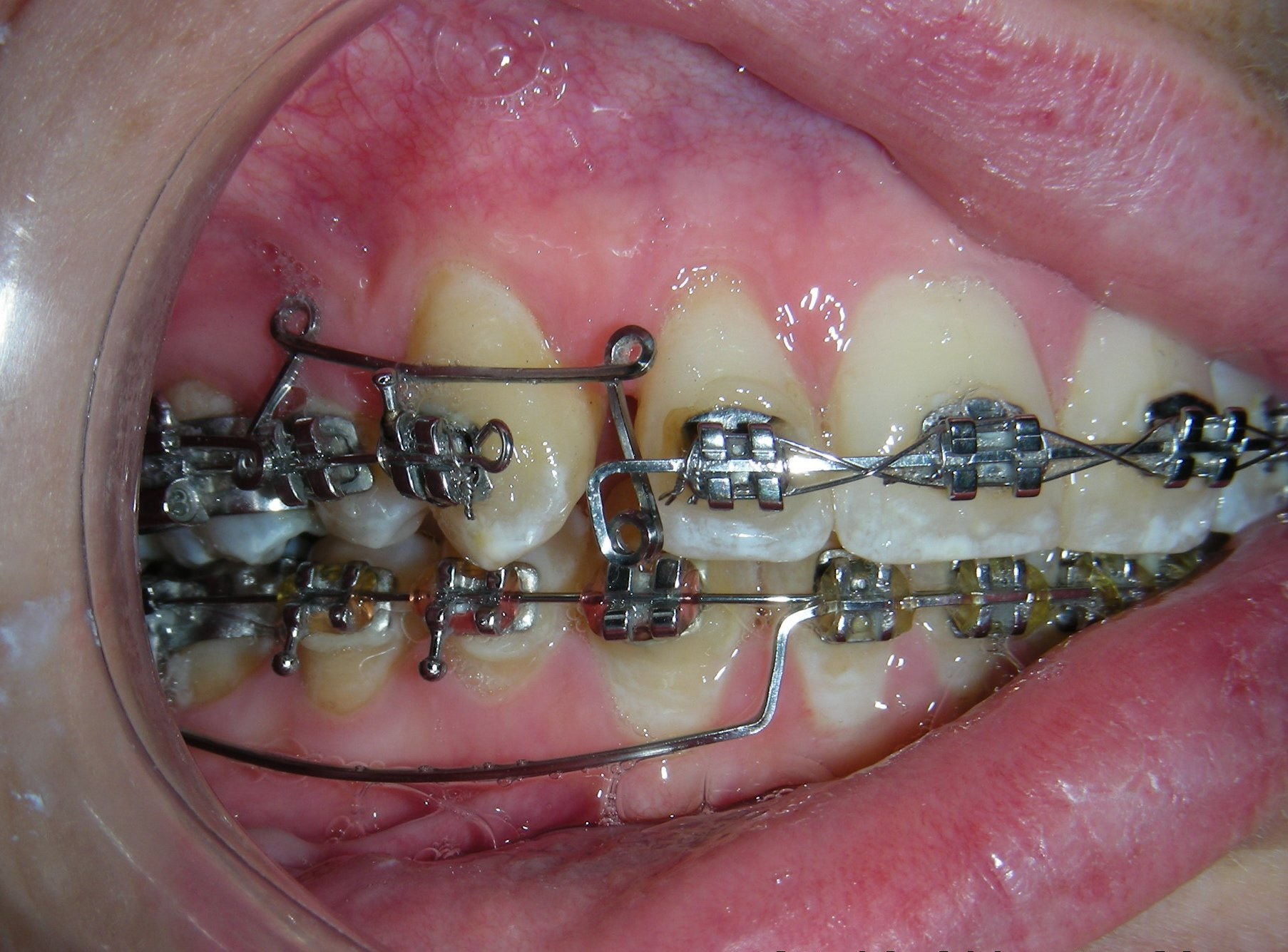
Après l’orientation vers (DMD), les restaurations ont été retirées. Le scénario clinique est devenu nettement plus clair après la dépose des obturations interproximales décolorées. Avec une meilleure visibilité et un meilleur accès, le traitement orthodontique a été initié par le collage de brackets métalliques dans les segments postérieurs, en utilisant la prescription de Roth, .022″ (Henry Schein®). Simultanément, une plaque de surélévation antérieure amovible a été délivrée. L’appareil a été indiqué pour un port à temps plein, à retirer uniquement pour l’hygiène buccale.
Le but de la plaque de surélévation antérieure est de désocclure les segments postérieurs et de faciliter le développement vertical dentaire. Une fois la désocclusion postérieure établie, des élastiques verticaux ont été prescrits dans les quadrants postérieurs. Les élastiques sélectionnés étaient des modèles 3/16″ Heavy, délivrant environ 6,5 oz (≈185 g) de force, fabriqués par la industrie Brésilienne Morelli®. Ces auxiliaires ont pour objectif de favoriser l’extrusion contrôlée des dents postérieures dans le cadre du protocole de correction verticale chez ce patient au schéma brachyfacial.
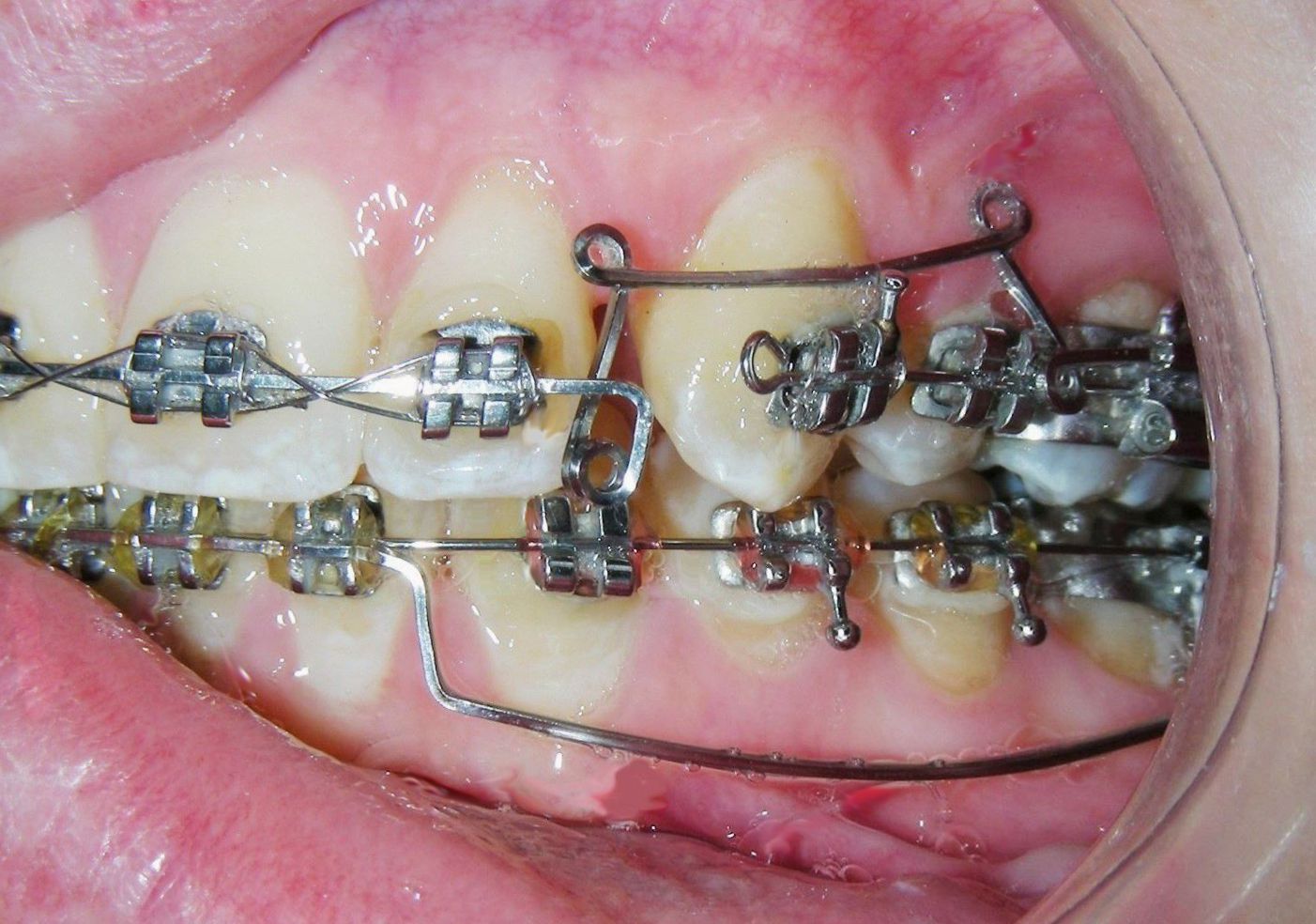
Des arcs sectionnels ont été conçus de la dent #16 à #13 et de #26 à #23, à l’aide de fils Blue Elgiloy .017″ × .025″. Cette approche a permis un contrôle tridimensionnel des deux canines maxillaires dès les premières phases du traitement, leurs racines étant initialement positionnées contre les corticales vestibulaires.
Ce mouvement a nécessité l’application d’un torque radiculaire vestibulaire ciblé afin d’éloigner les racines de l’os cortical, caractérisé par une faible vascularisation et une densité osseuse élevée. De plus, un tip radiculaire distale simultanée a été appliquée afin d’améliorer l’inclinaison axiale et le positionnement radiculaire.
Il est essentiel de prendre en compte les limites biologiques du mouvement dentaire lors de la planification et de l’exécution de ce type de mécanique. Des systèmes de forces appropriés doivent être sélectionnés afin d’éviter des effets iatrogènes et de respecter la capacité d’adaptation du parodonte face à des contraintes anatomiques importantes.
Après avoir obtenu une augmentation de la dimension verticale — en particulier de la hauteur faciale antérieure inférieure — plusieurs facteurs clés doivent être pris en compte afin de prévenir une récidive, notamment l’intrusion involontaire des dents postérieures. L’un des éléments les plus critiques est le rétablissement d’un contact interincisif adéquat grâce à une angulation idéale des incisives. Un angle interincisif cible d’environ 130° est recommandé, car ce paramètre céphalométrique est essentiel pour atteindre un couplage antérieur optimal et un équilibre neuromusculaire.
Cette angulation facilite une réponse fonctionnelle appropriée du noyau mésencéphalique, qui recueille les informations sensorielles provenant des récepteurs situés dans les fuseaux neuromusculaires et le ligament parodontal, transmettant les signaux proprioceptifs au noyau moteur du nerf trijumeau, régulant ainsi le tonus musculaire.
De cette manière, nous visons à induire une « réinitialisation » neuromusculaire de l’intensité de l’activité musculaire, réduisant ainsi le besoin de traitements compensatoires non permanents tels que les injections de toxine botulique (Botox®). Pour atteindre cet objectif biomécanique, un arc utilitaire (Utility Retraction Arch avec torque maximal) sera fabriqué à l’aide d’un fil Blue Elgiloy .017″ × .025″, préalablement aligné dent par dent avec un arc NiTi 016″ × .016″. Cet arc délivrera un torque radiculaire lingual maximal, une intrusion et une rétrusion avec la force idéale pour les quatre incisives maxillaires. La mécanique sera complétée par des élastiques de Classe II (3/16″, force moyenne) pour aider au contrôle de l’ancrage et à l’application directionnelle des forces. Comme son nom l’indique, l’arc utilitaire offre un contrôle tridimensionnel précis, particulièrement du torque des incisives, préparant efficacement le segment antérieur pour un contact stable et fonctionnel.
Après avoir corrigé les discordances verticale et sagittale à l’aide des arcs sectionnels et utilitaires, le cas passera à la phase de finition et de détail avec la séquence complète d’arcs et des brackets pré-ajustés.Comme mentionné précédemment, le système utilisé suit la prescription Roth .022.
Une séquence progressive d’arcs a été utilisée pour la finition avec un contrôle tridimensionnel :
-
Fil rond NiTi .016″
-
Fil rectangulaire NiTi .016″ × .016″
-
Fil NiTi .019″ × .025″ + chaînes élastiques pour consolider la fermeture des espaces, assurant des points de contact appropriés et minimisant le risque de réouverture des espaces durant la phase de finition
-
Fil multibrins tressé .019″ × .025″ + ligature métallique pour finaliser et assurer la stabilité occlusale ainsi qu’optimiser le réglage dentaire et l’intercuspidation.
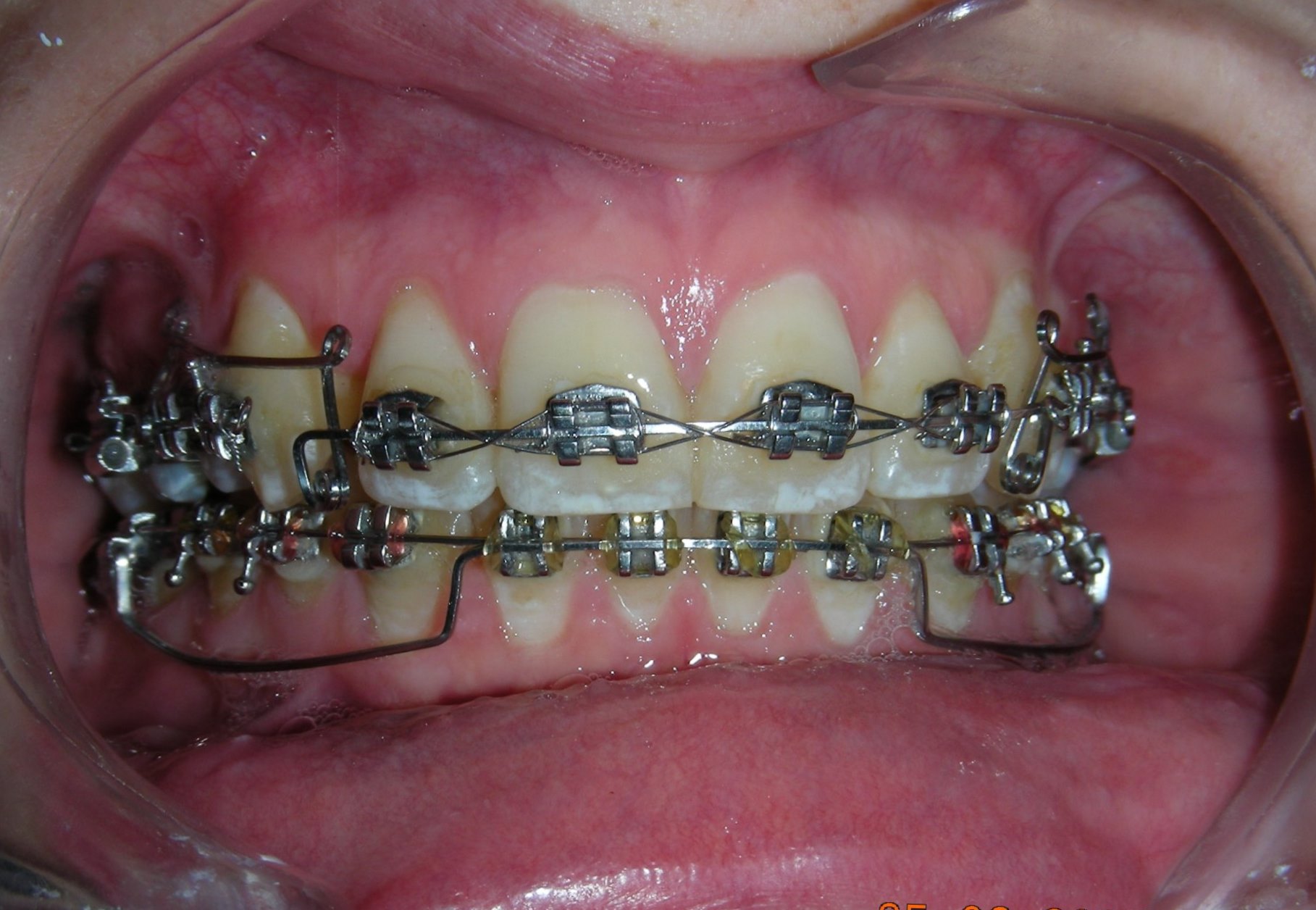
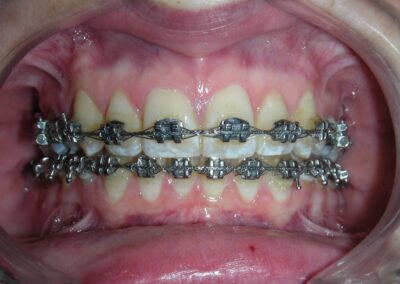
Après 20 mois de traitement orthodontique, les améliorations sont clairement visibles. La supraclusion antérieure a été corrigée, avec un affichage incisif adéquat et un guidage antérieur fonctionnel désormais établi. Les lignes médianes ont été alignées, les espaces entièrement fermés, et les relations occlusales significativement améliorées. Le résultat global reflète non seulement un alignement dentaire, mais également une amélioration de la dimension verticale et de la stabilité occlusale. Le cas est désormais prêt pour le débaguage.
Finition et Rétention
La durée de traitement initialement prévue était de deux ans ; cependant, les objectifs orthodontiques complets ont été atteints plus tôt que prévu. En plus d’avoir atteint les objectifs principaux définis au début du traitement, des résultats inattendus mais favorables ont été observés et confirmés par l’analyse céphalométrique.
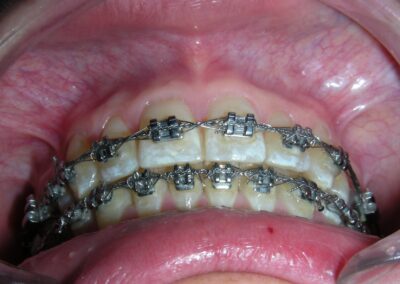
Intraoralement, au-delà de la correction réussie de la supraclusion profonde, l’un des résultats les plus remarquables a été le positionnement final des canines maxillaires. Leur angulation et leur inclinaison ont été entièrement restaurées à des valeurs optimales, contribuant à la fois au guidage fonctionnel et à l’équilibre esthétique. Les lignes médianes dentaires étaient parfaitement alignées, et une relation solide de Classe I a été établie au niveau des prémolaires, assurant une interdigitation occlusale correcte.
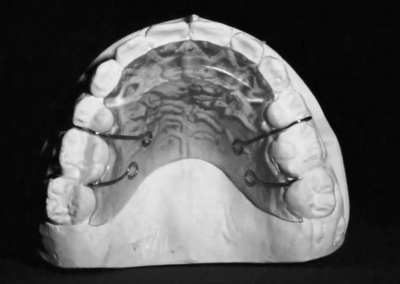
À la fin de la phase active du traitement, un protocole de contention dual a été mis en place. Dans l’arcade inférieure, une contention fixe a été posée de la dent #33 à #43 à l’aide d’un fil twist-flex (supercable), qui avait été traité thermiquement pour éliminer son élasticité afin d’assurer une stabilité à long terme.
Dans l’arcade supérieure, une combinaison de contention fixe et amovible a été utilisée. La contention fixe a été étendue de la dent #14 à #24 — couvrant plus de 60 % de la dentition —. Cette approche a été mise en place à la suite d’une prise de décision partagée avec la patiente, qui travaille dans le domaine dentaire et a compris les implications d’une contention fixe étendue. De plus, un appareil amovible thermoformé de type Essix a été fourni pour le port nocturne.
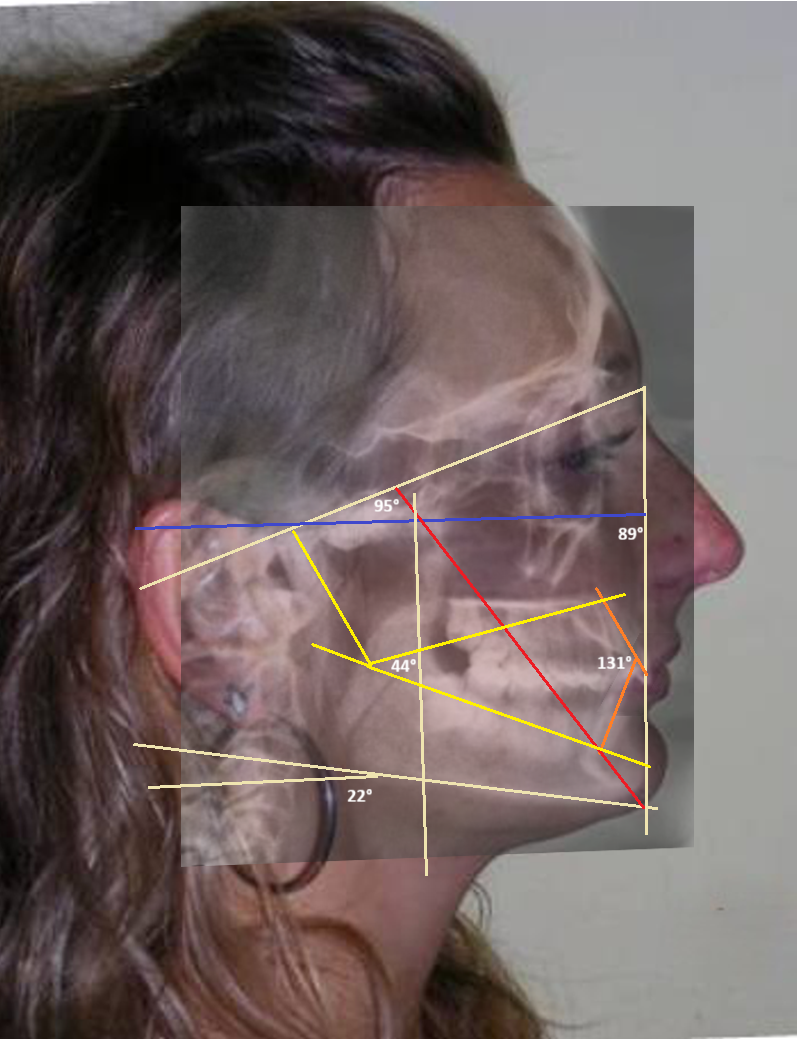
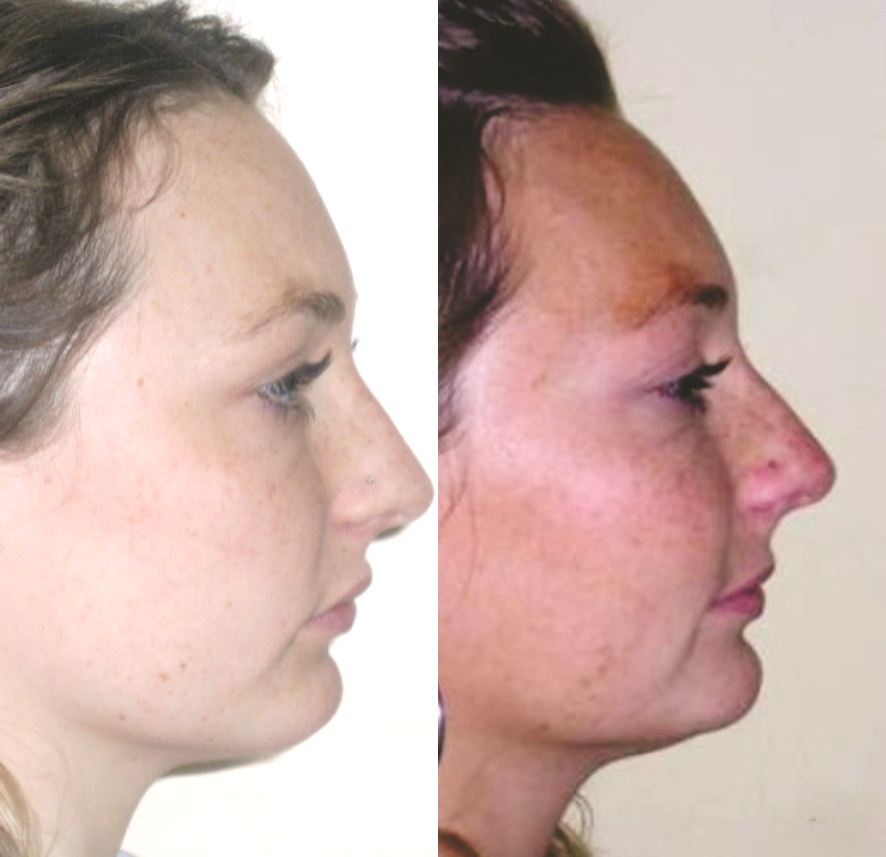
Du point de vue céphalométrique, une augmentation de la profondeur faciale a été notée, passant de 85° à 89°, indiquant un repositionnement antérieur de la mandibule. Cette réponse squelettique est survenue suite au « déverrouillage » de l’occlusion antérieure, qui avait auparavant été contrainte par une supraclusion profonde.
L’angle interincisif mesuré était de 131°, indiquant une angulation optimale des incisives, ce qui contribue à un guidage antérieur fonctionnel. La profondeur faciale a augmenté grâce au repositionnement mandibulaire et aux modifications verticales induites par l’extrusion des molaires postérieures, entraînant une variation minimale de l’angle de l’axe facial (de 96° à 95°) et de la hauteur faciale antérieure inférieure (de 42° à 44°). Cette réponse squelettique a non seulement préservé l’harmonie structurelle globale, mais a également apporté un bénéfice esthétique notable en améliorant la projection faciale inférieure et l’équilibre du profil.
- CONCLUSIONS
À la suite d’un traitement orthodontique complet, la disparité verticale a été corrigée sans nécessiter de chirurgie orthognathique. L’approche thérapeutique s’est concentrée sur l’extrusion postérieure plutôt que sur l’intrusion antérieure. Cette stratégie a conduit à un mouvement dans le sens horaire.
Le succès de ces mouvements spécifiques a été obtenu grâce à l’utilisation d’arcs sectionnels, permettant un contrôle individualisé du torque et du tip dans chaque segment. Cette stratégie permet de sectoriser les problèmes, maximisant ainsi le temps de traitement. Les résultats céphalométriques montrent une légère réduction de l’angle de l’axe facial et une augmentation de la hauteur faciale inférieure. Ces modifications squelettiques et dentaires ont contribué à une meilleure harmonie faciale, un tiers inférieur du visage plus équilibré et une esthétique du sourire améliorée.
Sur le plan fonctionnel, l’établissement de contacts incisifs antérieurs stables a joué un rôle crucial dans la promotion du reprogrammation neuromusculaire du noyau mésencéphalique du nerf trijumeau, responsable du contrôle proprioceptif du tonus musculaire masticatoire. Le guidage antérieur nouvellement établi a fourni une stimulation occlusale constante et physiologique, facilitant une réorganisation des schémas neuromusculaires et contribuant à un système stomatognathique plus équilibré et stable.
REFERENCES:
1- Carpenter, R. H. S., & Reddi, B. Neurophysiology: A Conceptual Approach. 5th ed., Taylor & Francis / CRC Press, (2012).
2- Clinical investigation of botulinum toxin (prabotulinumtoxin A) for bruxism related to masseter muscle hypertrophy: A prospective study. Journal of Cranio-Maxillo-Facial Surgery. Kim, Y., et al. (2023).
3 – Gregoret, J., Tuber, E., Escobar, L. H., & Matos da Fonseca, A . Orthodontics and orthognathic surgery: Diagnosis and Planning. Amolca (2014).
4 – Contemporary Orthodontics — William R. Proffit, Henry W. Fields, Brent Larson & David M. Sarver. Elsevier. 6ª (2018)
5 – Systemized Orthodontic Treatment Mechanics —MBT- Richard P. McLaughlin, John C. Bennett, Hugo J. Trevisi. 1ª edición. Mosby, diciembre de (2001)
6 -Ricketts’ Bioprogressive: An Orthodontic Philosophy for Future Generations — Nekusuto Publishing, (2021)
7 – Orthodontic diagnosis and planning their roles in preventive and rehabilitative dentistry.Ricketts RM, Roth RH, Chaconas SJ, Schulhof RJ, Engel GA. 1 ed. Denver: Rocky Mountain; (1982).