Correction d’une béance antérieure en tenant compte de la rotation antérieure mandibulaire : rapport de cas clinique sans recours à la chirurgie orthognathique
- RÉSUMÉ
Le but de ce cas clinique est de démontrer la correction d’une béance antérieure (AOB) avec un maxillaire étroit chez un patient adulte, en tenant compte de la réponse rotationnelle antérieure de la mandibule.
Un patient masculin de 22 ans s’est présenté à ma clinique orthodontique avec la plainte principale suivante : « Je n’aime pas mon sourire, et quand je parle, j’ai tendance à postillonner… Ah ! Et je veux pouvoir croquer dans une pomme », a-t-il dit avec bonne humeur et une attitude positive.
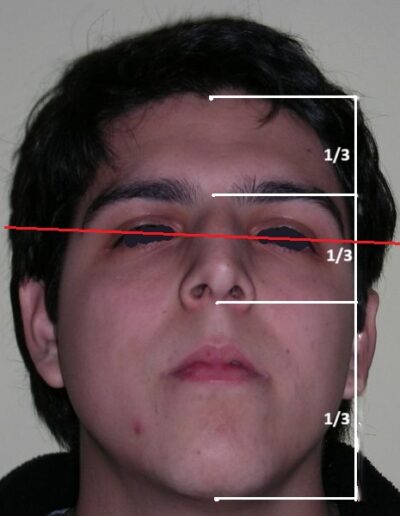
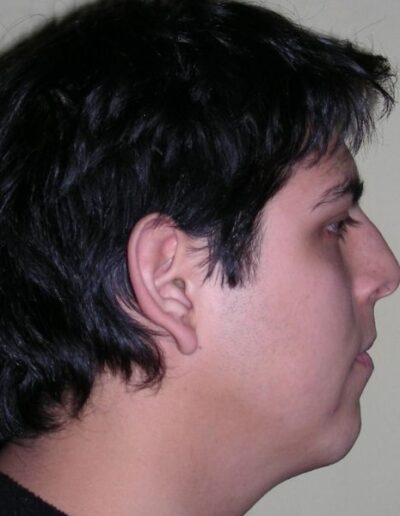
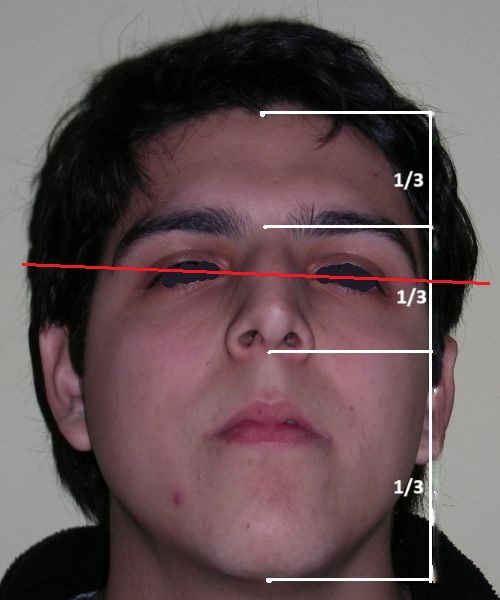
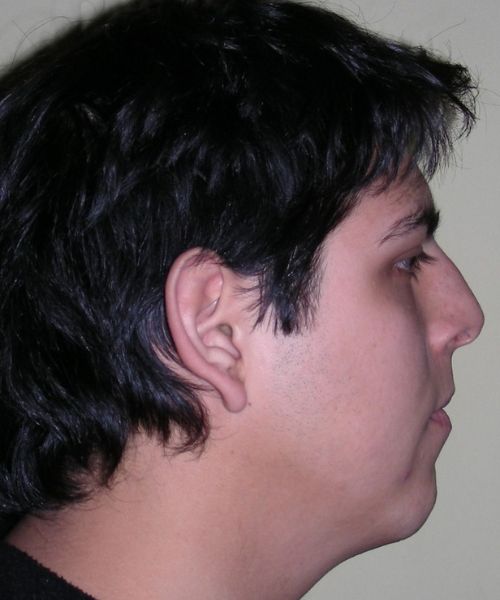
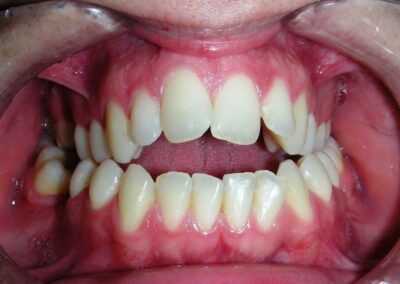
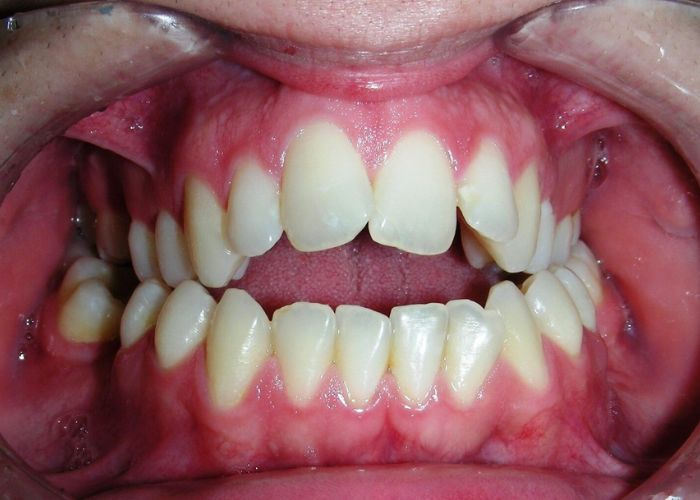
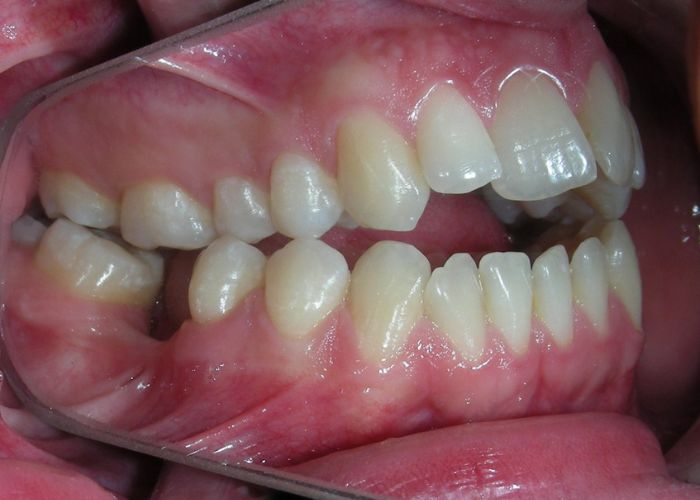
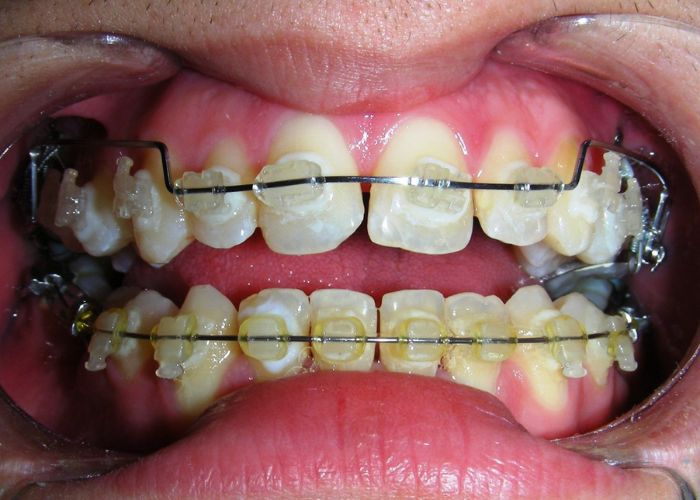
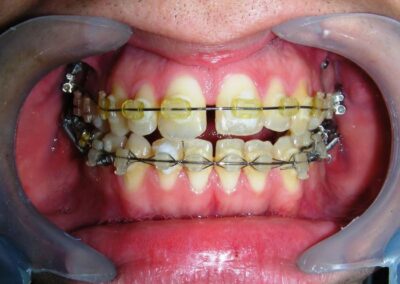
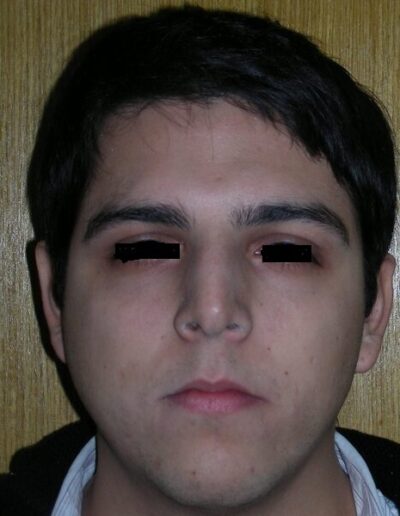
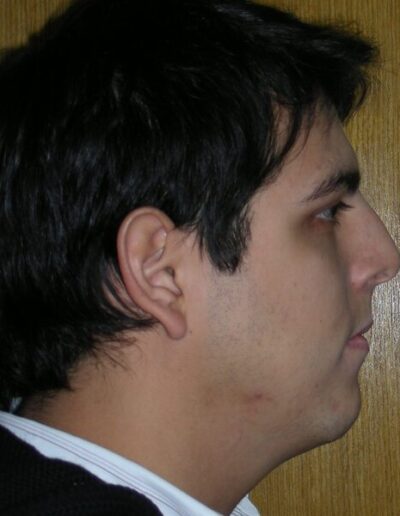
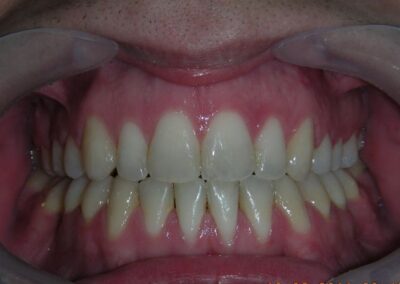
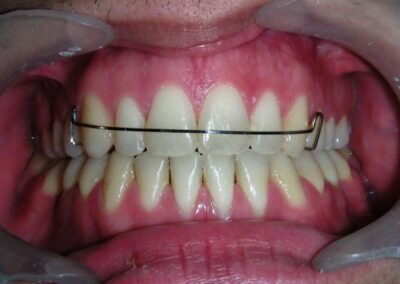
L’examen clinique extra-oral a révélé un visage verticalement long avec un tiers inférieur augmenté. Le profil facial était légèrement convexe, avec une projection faible du menton. L’examen intra-oral a montré une béance antérieure et une occlusion croisée postérieure bilatérale.
L’analyse céphalométrique a confirmé une discordance squelettique verticale, cohérente avec une béance antérieure d’origine squelettique. Le plan de traitement initial prévoyait une approche combinée orthodontique-chirurgicale, comprenant une chirurgie bimaxillaire : ostéotomie d’impaction Le Fort I avec expansion maxillaire assistée chirurgicalement préalable et ostéotomie sagittale bilatérale mandibulaire (BSSO), avec une génioplastie possible.
Cependant, le patient a refusé l’option chirurgicale et a opté pour une approche purement orthodontique utilisant une ancrage squelettique avec des dispositifs d’ancrage temporaire (TADs). Ainsi, un plan de traitement de compromis a été initié, traitant la malocclusion dans les limites imposées par la condition squelettique sous-jacente du patient.
KEYWORD: sagittal osteotomies of the mandible Open-Bite orthognathic surgery Facial Axis TADs Marpe
- INTRODUCTION
La béance antérieure (AOB) chez l’adulte représente l’une des malocclusions les plus complexes en orthodontie, principalement en raison de son étiologie multifactorielle, de ses implications fonctionnelles et de son fort potentiel de récidive.
L’AOB se caractérise par une absence de recouvrement vertical entre les incisives maxillaires et mandibulaires, tandis que l’occlusion postérieure est souvent maintenue.
L’étiologie de la béance antérieure chez l’adulte est multifactorielle, impliquant des dimensions squelettiques verticales, la fonction des tissus mous (y compris la posture linguale et la compétence labiale), des influences environnementales ou habituelles, ainsi que des compensations dento-alvéolaires.
L’achèvement de la croissance chez l’adulte limite le potentiel de correction squelettique naturelle, rendant le traitement davantage dépendant de stratégies mécaniques et/ou d’une intervention chirurgicale.
Les modalités de traitement de l’AOB chez l’adulte la biotypologie est fortement prise en compte et comprennent des techniques orthodontiques telles que l’intrusion molaire, l’extrusion des incisives , l’utilisation de dispositifs d’ancrage temporaire (TADs) ; pour les cas squelettiques plus sévères, la chirurgie orthognathique est souvent considérée comme la référence pour obtenir des résultats fonctionnels et esthétiques .
- ÉVALUATION CLINIQUE ET CÉPHALOMÉTRIQUE
Constatations Cliniques :
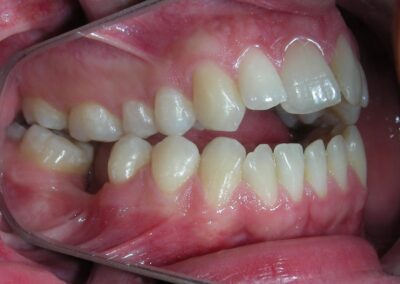
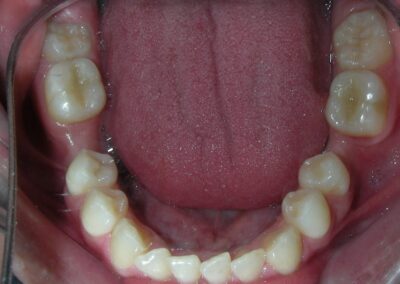
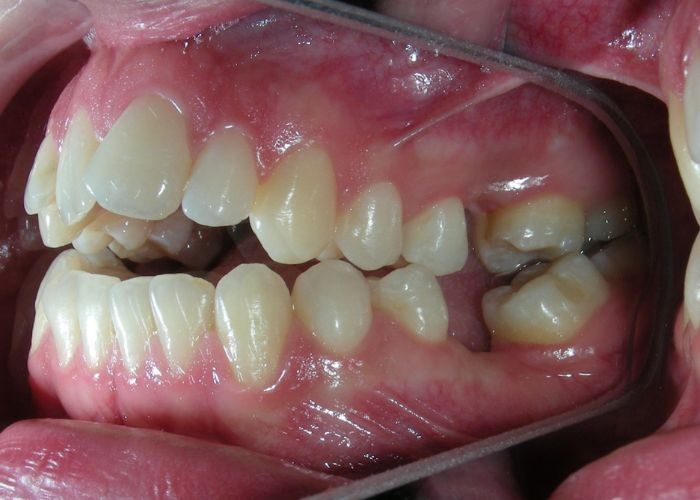
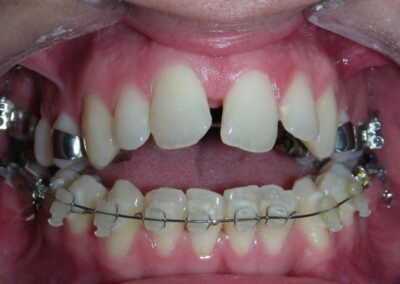
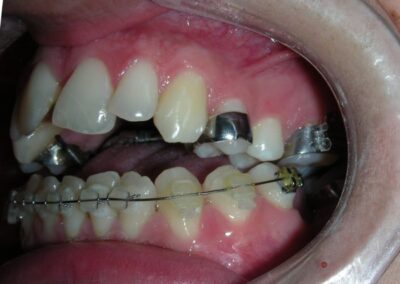
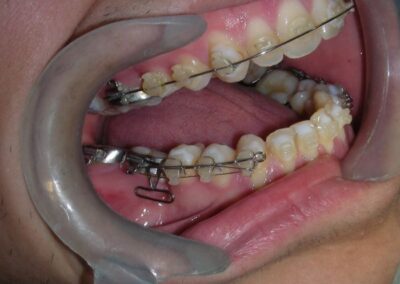
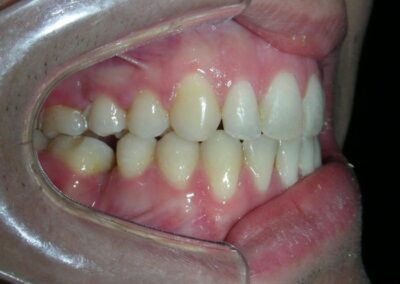
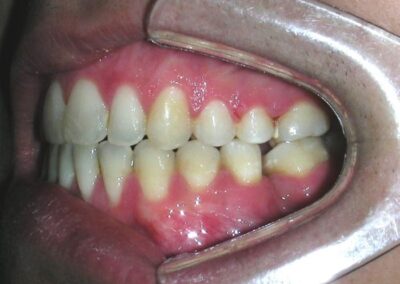
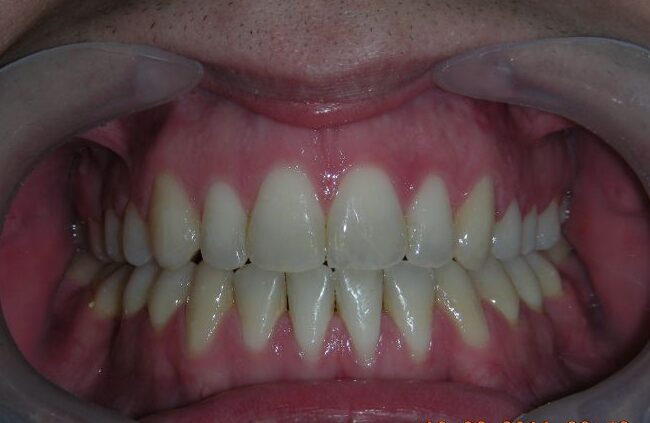
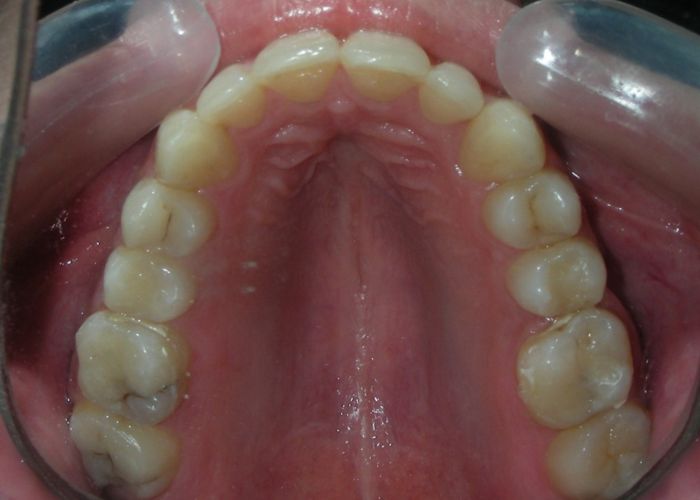
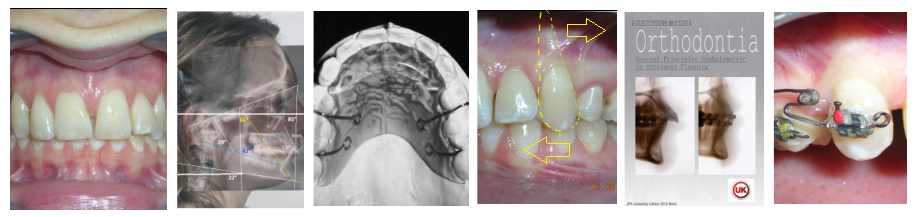
Le patient présentait une béance antérieure, caractérisée par l’absence de recouvrement vertical entre les incisives supérieures et inférieures, ainsi qu’une occlusion croisée postérieure bilatérale.
L’examen extra-oral a révélé un schéma facial verticalement allongé avec une augmentation du tiers inférieur du visage. Le profil est convexe avec un menton rétrognathe, indiquant des déséquilibres squelettiques dans les dimensions sagittale et verticale.
On observe également une ligne bipupillaire inclinée, correspondant à des asymétries faciales et à un plan occlusal altéré.
Fonction :
Respiration buccale chronique avec l’apparence typique connue sous le nom de « visage adénoïdien », déglutition atypique avec interposition linguale, et des schémas de phonation associés à l’interposition de la langue entre les incisives lors de l’ouverture.
Le patient a également rapporté une gêne fonctionnelle lors de la parole et de la mastication.
Examen Intraoral :
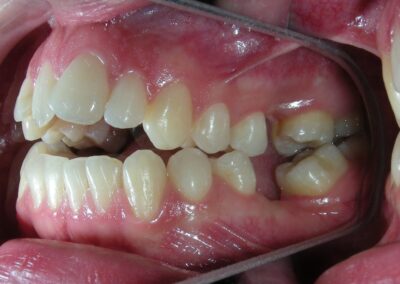
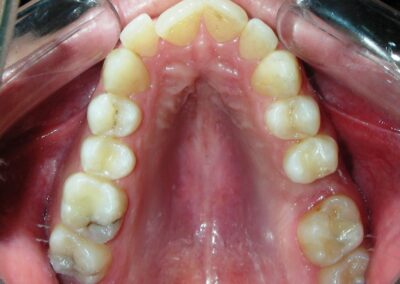
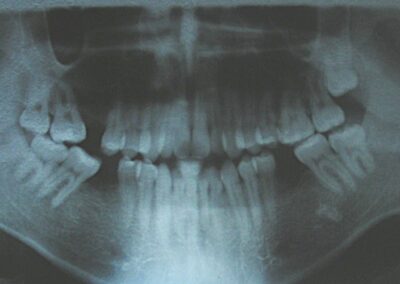
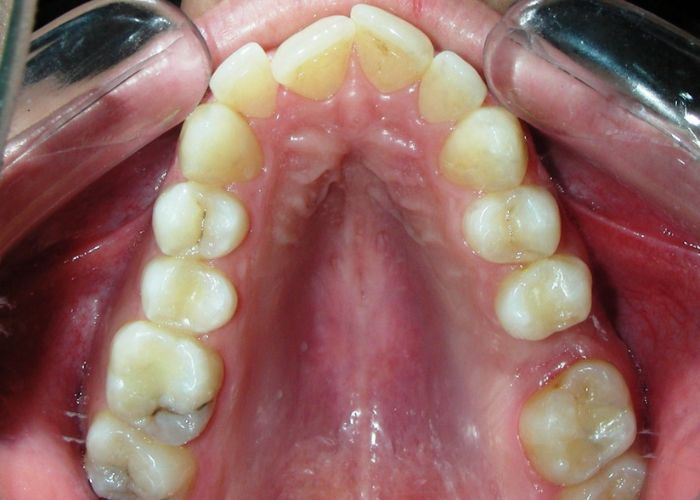
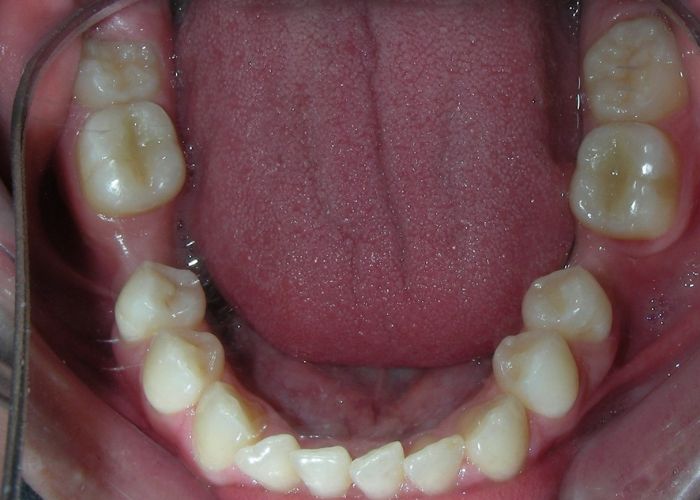
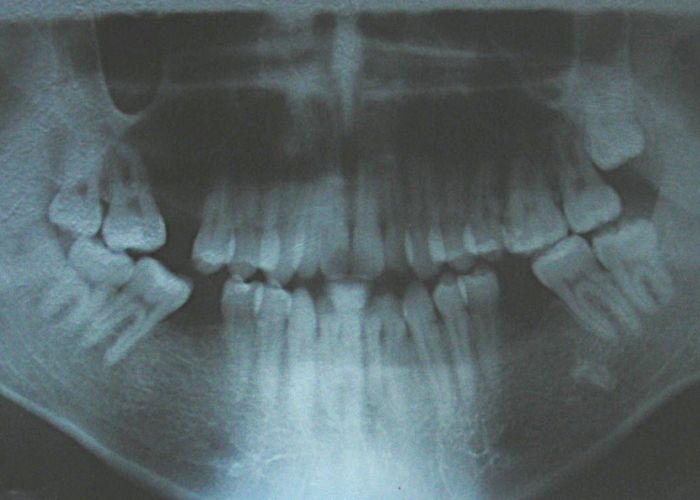
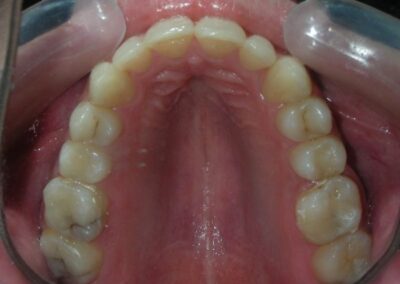
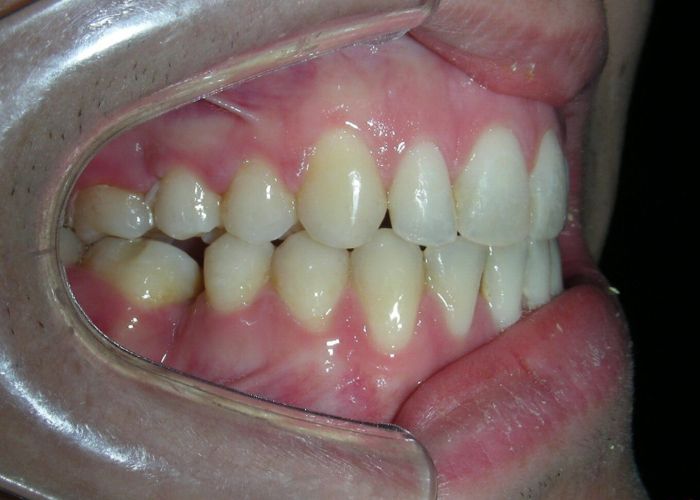
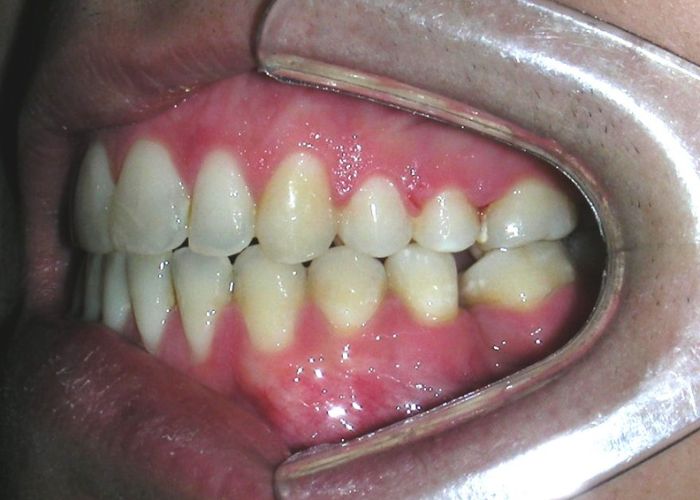
Absence des dents #16, #36 et #46, absence de relation molaire selon Angle.
Axes des canines projetés en relation de classe II.
Béance antérieure : Overbite de -8 mm.
Occlusion croisée postérieure bilatérale : implication des secteurs postérieurs supérieurs avec inversion bucco-linguale.
Encombrement modéré au niveau des incisives supérieures et inférieures.
Hygiène bucco-dentaire acceptable, sans pathologie parodontale.
Facial biotype
Algebraic sum (−3,66 ) +(−0,66) + (-2.55) + (-2.55 )+ (-0,5) = − 9, 32 ÷ 5 = -1,84 DOLICHOFACIAL limit severe
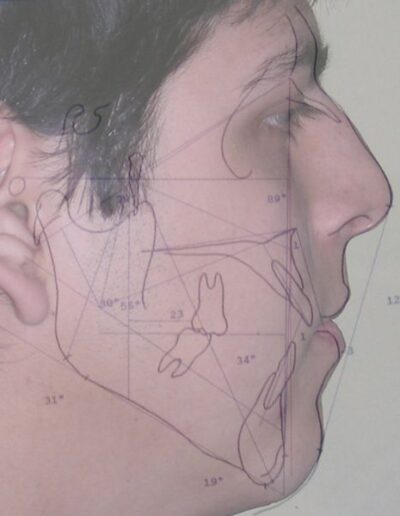
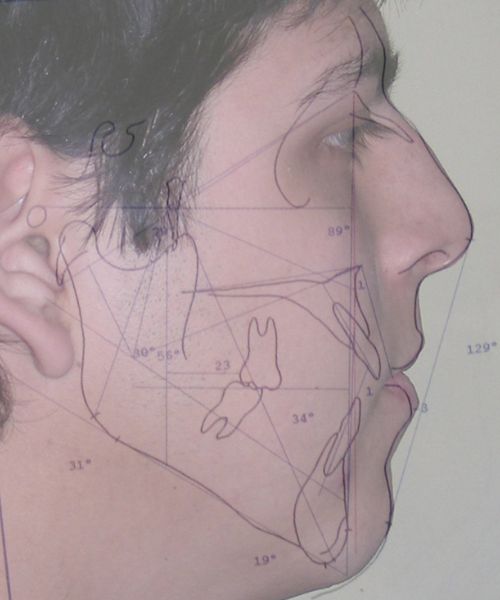
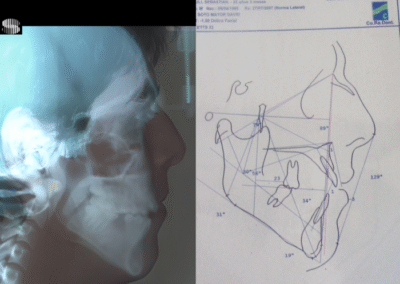
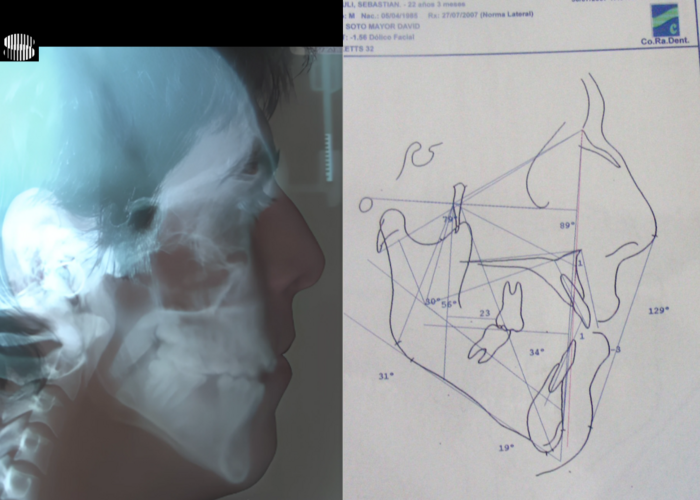
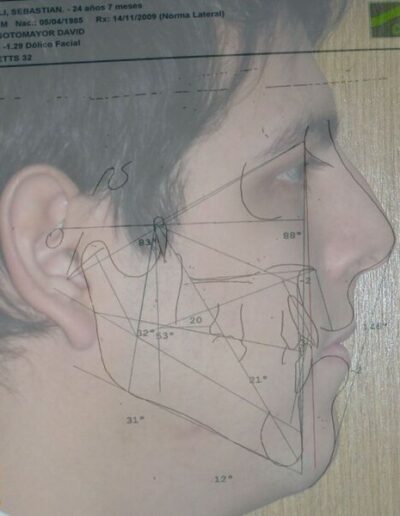
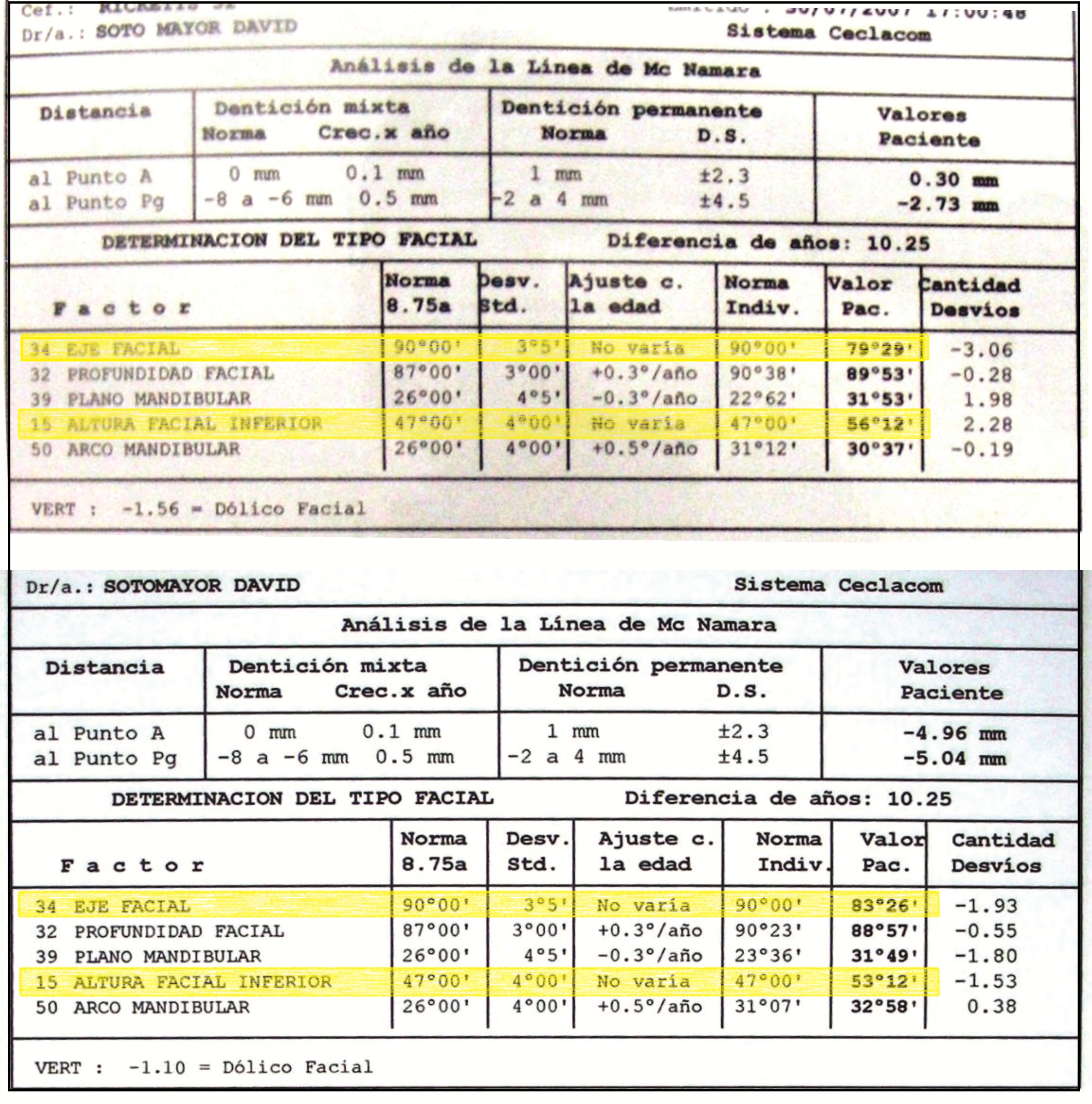
Diagnostic Céphalométrique
| Parameter | Patient (22yo) | Normal | Interpretation |
|---|---|---|---|
| Facial Axis | 79° | 90° ± 3° | Decreased – indicative of vertical growth pattern– dolichofacial |
| Facial Depth | 89° | 90°± 3° | Slightly reduced (N) – dolichofacial tendency |
| Mandibular Plane Angle | 31° | 22° ± 4° | Increased – dolichofacial tendency |
| Lower Facial Height | 56° | 47 ± 4° |
Increased – long lower third– dolichofacial |
|
Convexity (A–N–Pog) |
+1 mm | ±2 mm | Normal |
| Upper Incisor to A-Pog | 8 mm | 2–4 mm | Proclined upper incisors |
|
Inclination lower Incisor |
19° | 22° | Retroclined lower incisors |
| Interincisal angle | 129° | 130° ± 6° | Decreased – flaring of incisors |
| Maxillary–Mandibular plane angle (MM angle) | 31° | 22° ± 4° | Increased – open bite tendency |
| Mandibular arc | 30° | 31 °± 2 | Slightly reduced– dolichofacial tendency |
| Cranial deflection | 34° | 27° ± 4° | Mildly increased |
Algebraic sum (−3,66 ) +(−0,66) + (-2.55) + (-2.55 )+ (-0,5) = − 9, 32 ÷ 5 = -1,84 DOLICHOFACIAL limit severe
Considérations de Planification Après l’Évaluation du Biotype Facial
Après avoir défini le biotype facial du patient, nous commençons à établir une voie précise pour la planification orthodontique. Les considérations suivantes sont fondamentales :
1. Paramètres céphalométriques liés au schéma de croissance verticale :
Les principaux facteurs directement associés aux altérations verticales sont l’axe facial et la hauteur faciale inférieure. Ces mesures sont cruciales pour l’évaluation et la planification des mécaniques de traitement.
Comme mentionné dans des publications précédentes, ces déséquilibres verticaux peuvent être traités par :
-
Intrusion des molaires
-
Mésialisation du segment postérieur
Un avantage clinique dans ce cas est l’absence de trois des quatre premières molaires, offrant un espace naturel pour la mise en œuvre de mécaniques de mésialisation.
De plus, nous pouvons utiliser des dispositifs d’ancrage temporaire (TADs), tels que les mini-vis, qui offrent un meilleur contrôle biomécanique pour l’intrusion ainsi que pour le renforcement de l’ancrage.
2. Éviter l’utilisation d’élastiques verticaux chez les patients présentant un schéma dolichofacial et une béance antérieure :
Ce point est essentiel, car ces élastiques peuvent aggraver les déséquilibres verticaux.
Plan de Traitement
-
Effectuer une expansion palatine afin de corriger la constriction maxillaire et l’occlusion croisée postérieure. Selon l’un des principes fondamentaux de la philosophie bioprogressive, les divergences transversales telles que les occlusions croisées doivent être traitées avant de corriger les divergences sagittales
-
Obtenir l’intrusion des segments postérieurs maxillaires pour réduire la dimension verticale et favoriser la rotation antérieure de la mandibule.
-
Planifier l’extraction de la dent #26 après l’expansion palatine, puis procéder à la mésialisation des segments postérieurs.
-
Alignement, nivellement et coordination des arcades dentaires dans les plans sagittal, vertical et transversal.
-
Établir une guidance antérieure en positionnant correctement les incisives et les canines, assurant une disclusion fonctionnelle lors des mouvements de protrusion et de latéralité.
-
Obtenir un soutien occlusal stable sur les prémolaires, contribuant à une occlusion équilibrée et fonctionnelle.
-
Appliquer une surcorrection (surtraitement) si nécessaire pour anticiper les risques de récidive et renforcer la stabilité à long terme du traitement.
-
Adresser le patient en thérapie myofonctionnelle orofaciale afin de traiter la posture linguale, les schémas de déglutition et d’améliorer l’équilibre neuromusculaire global.
-
Concevoir une stratégie de contention personnalisée.
Phase de Traitement
À ce stade du traitement, après un diagnostic structuré et un plan de traitement hiérarchisé et séquencé, il est essentiel de déterminer les mécaniques de traitement ou le système d’appareillage les plus appropriés à utiliser (comme mentionné précédemment dans l’introduction d’Orthoprogressive).
Le succès du traitement ne dépend pas du type de brackets ou d’aligneurs utilisés, mais plutôt d’un diagnostic précis et de l’application correcte des principes biomécaniques.
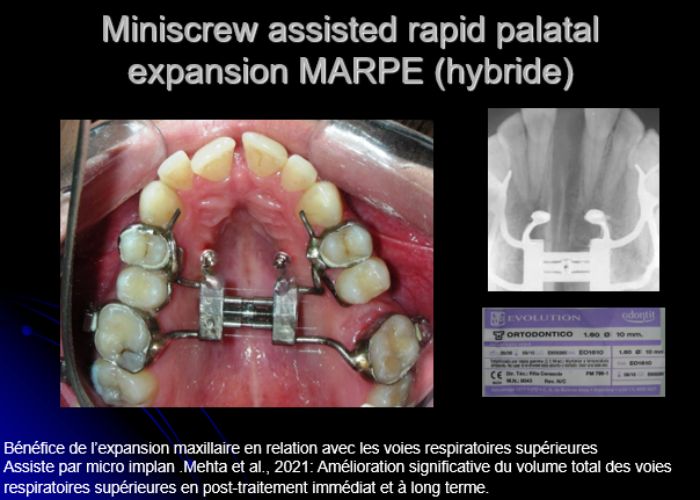
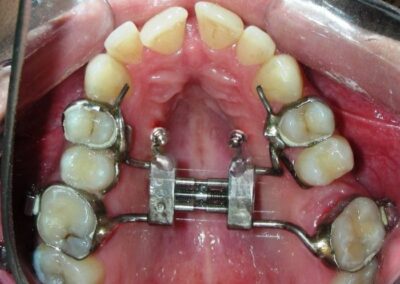
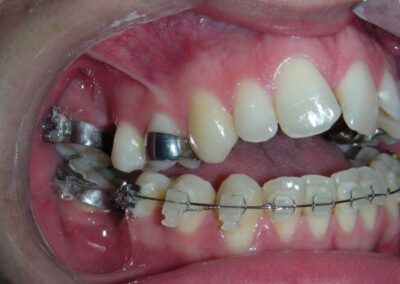
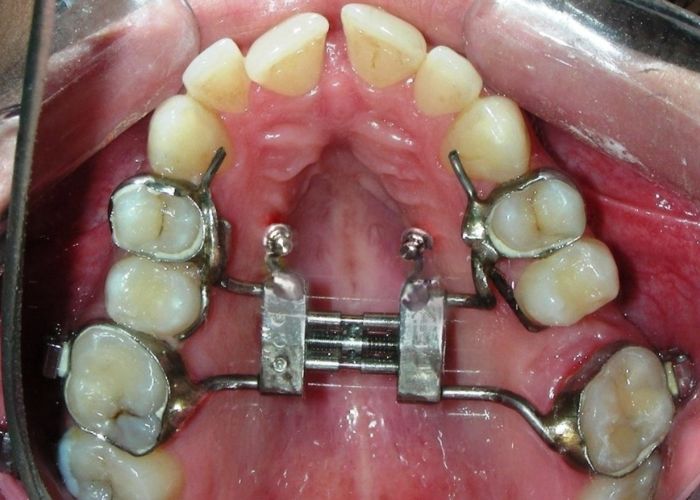
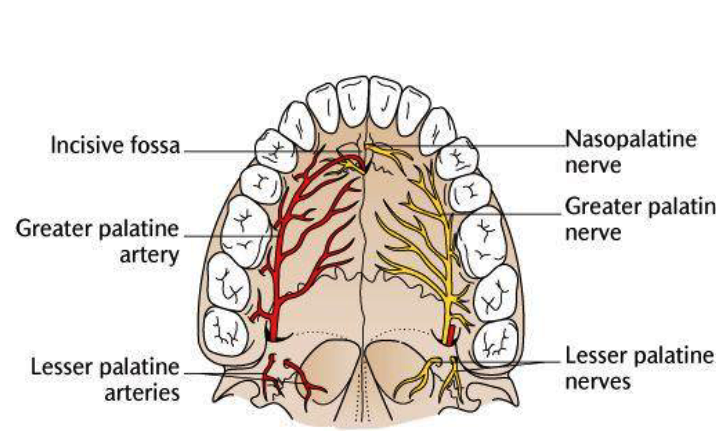
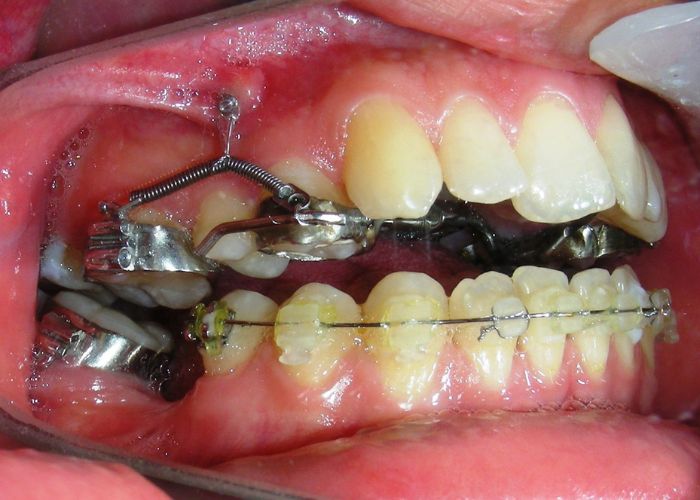
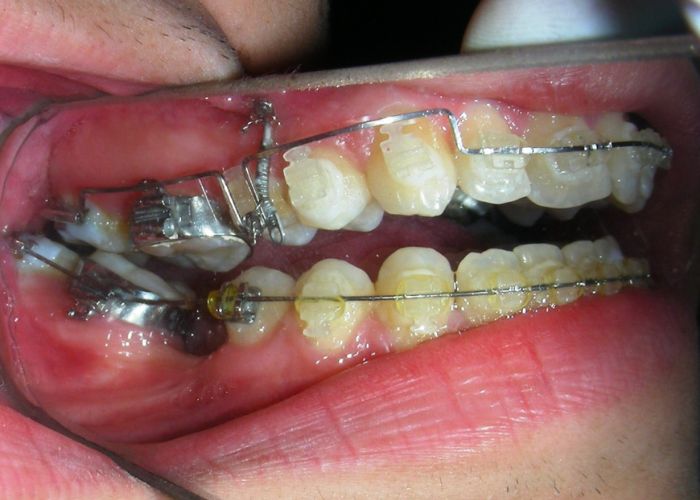
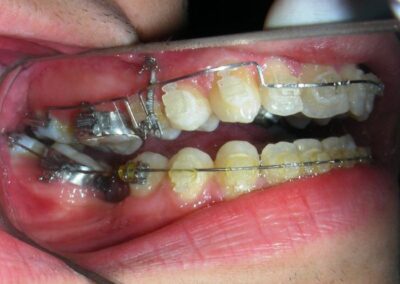
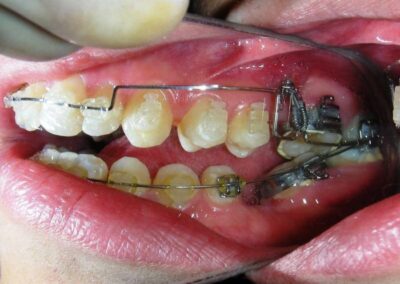
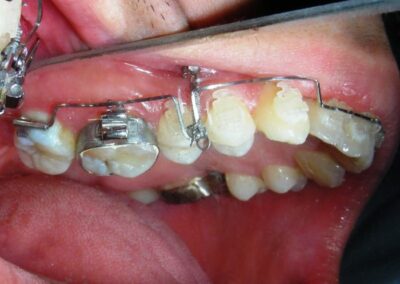
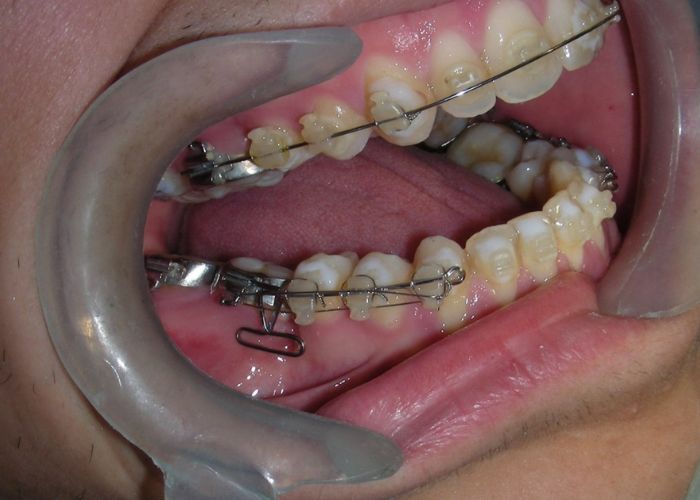
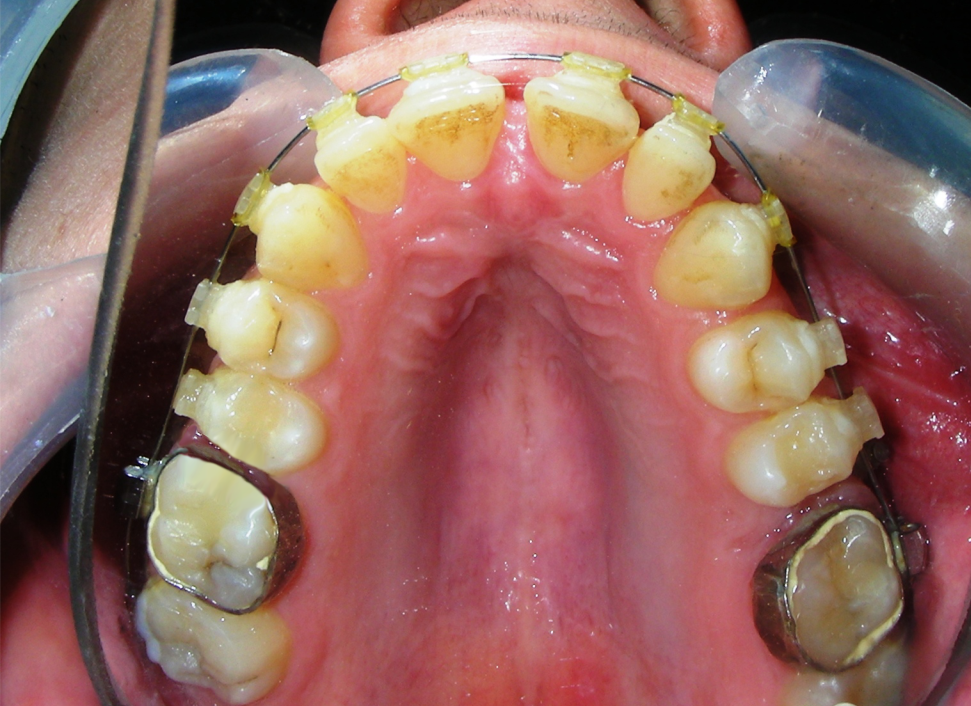
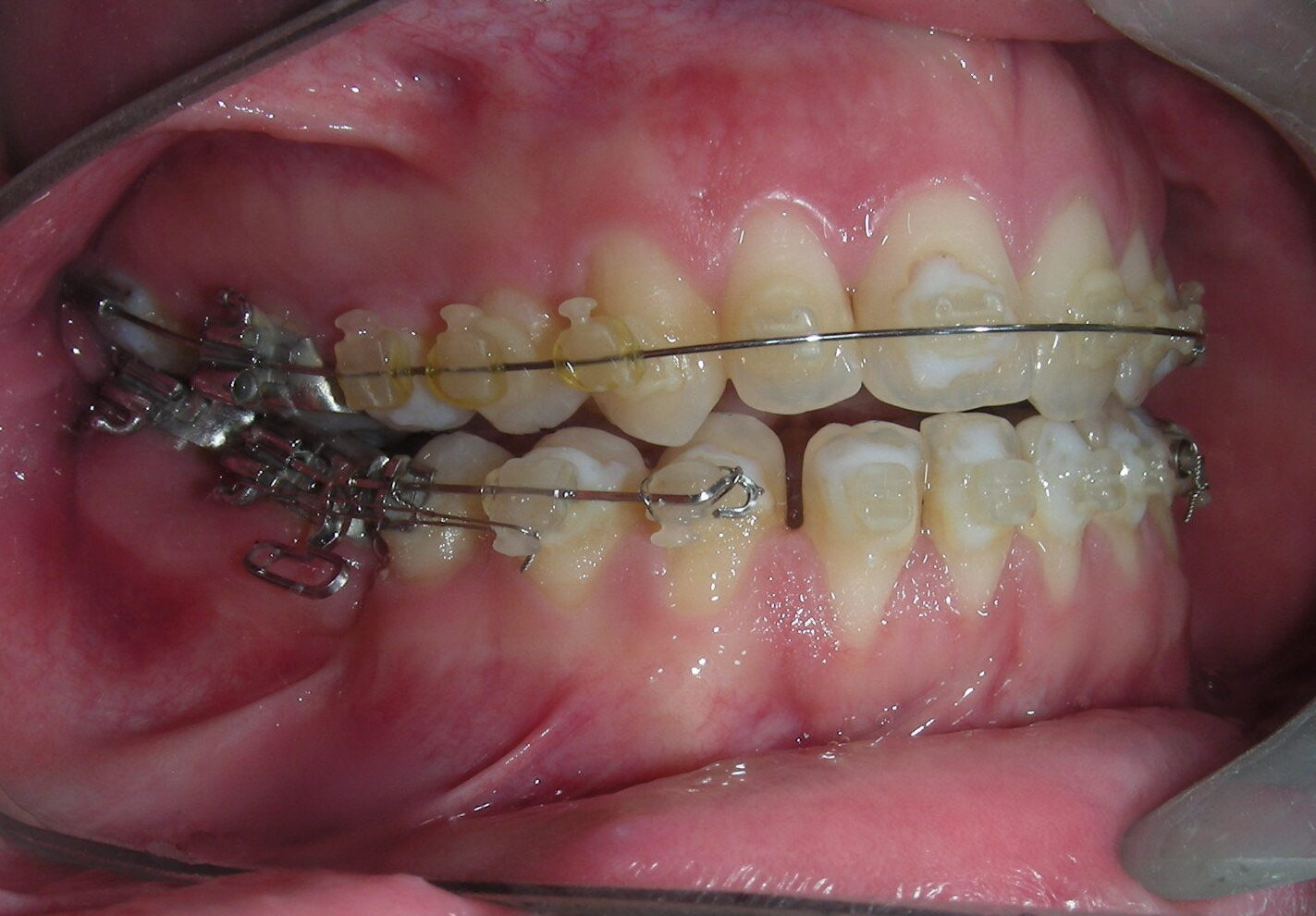
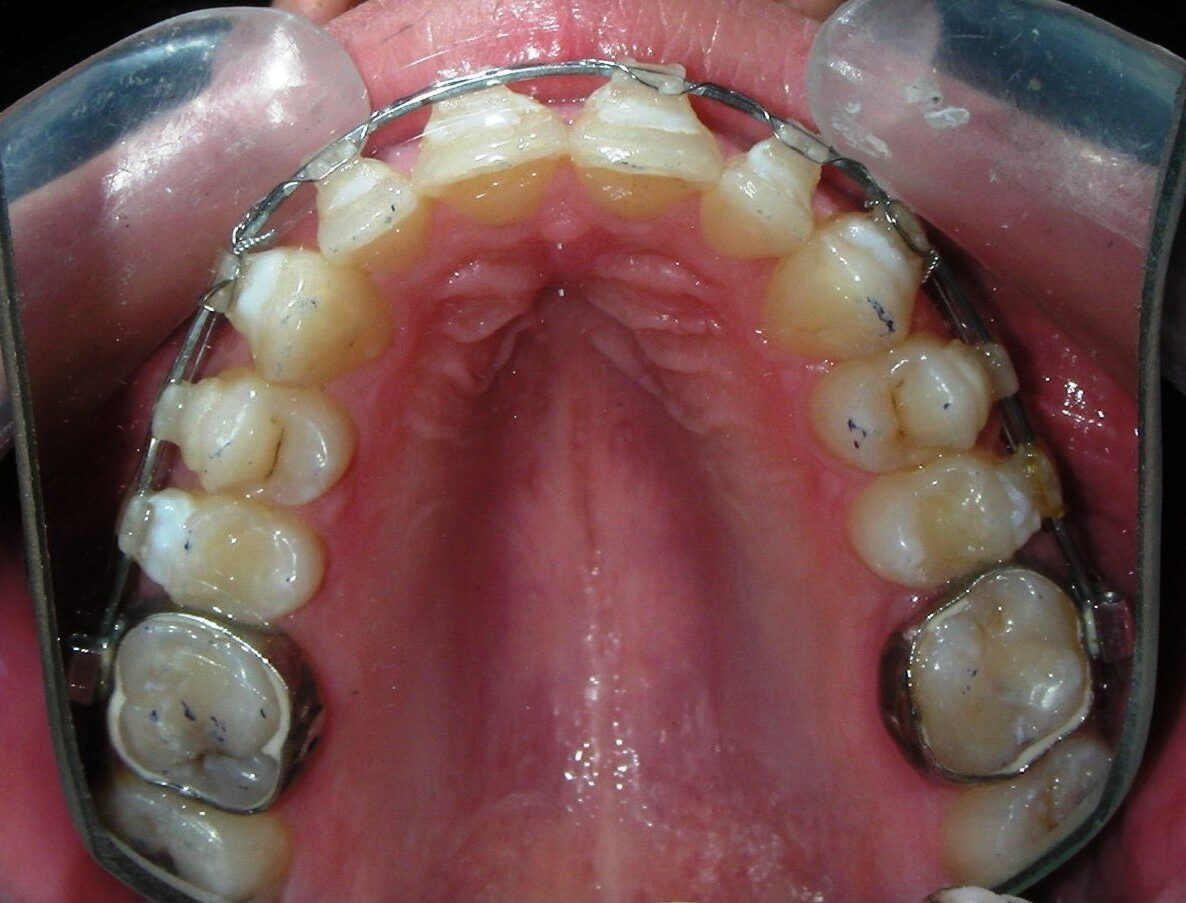
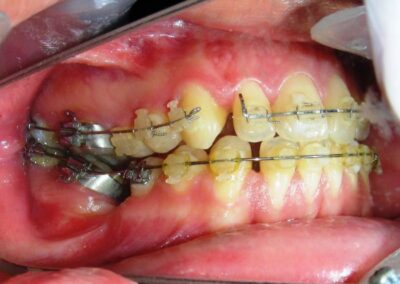
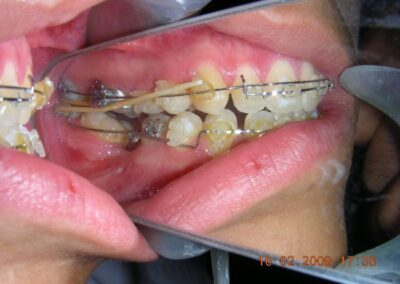
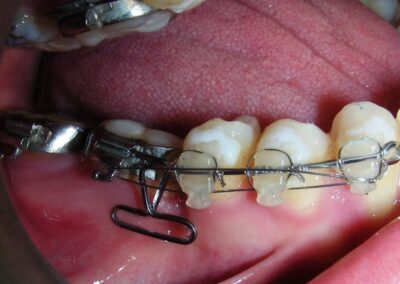
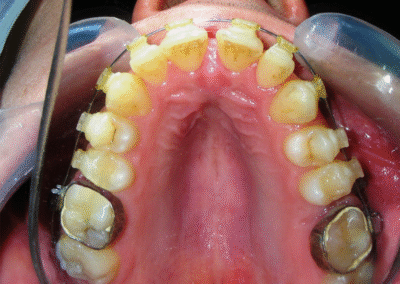
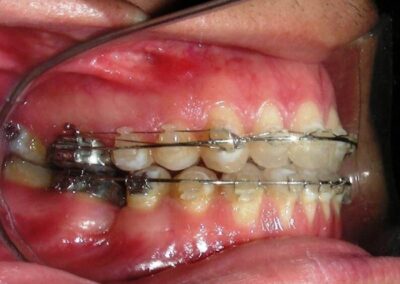
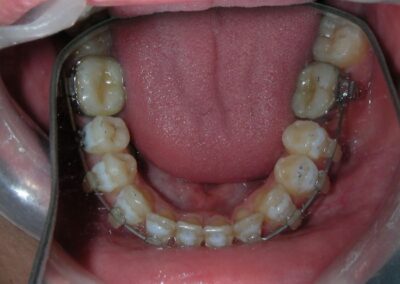
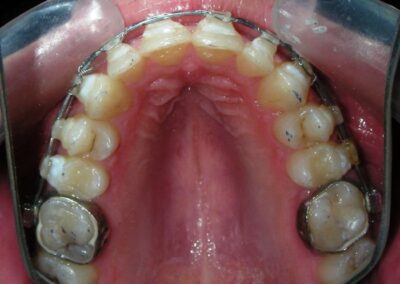
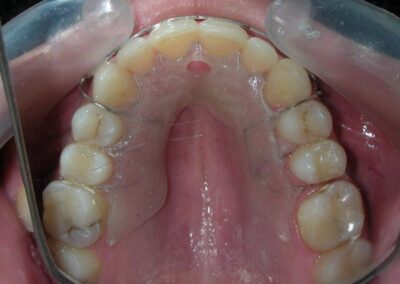
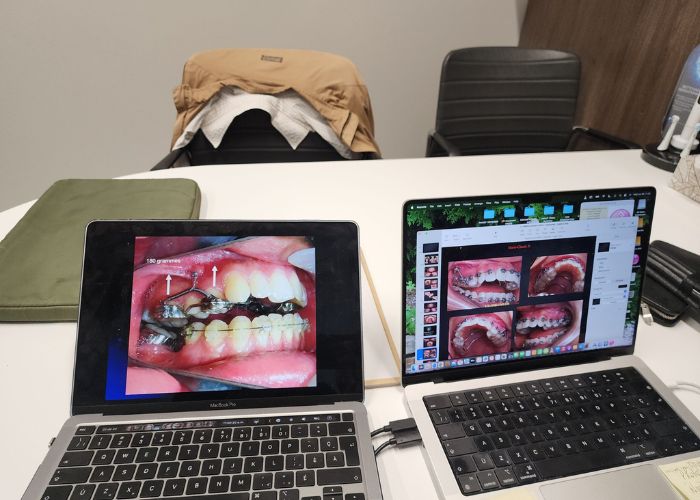
A été installé un disjoncteur palatin de type Hyrax de 10 mm de la marque Brésilienne Morelli®, modifié par l’auteur pour être adapté à la pose de micro-vis TADs, a été utilisé afin d’initier une disjonction maxillaire selon le protocole MARPE (Mini-implant Assisted Rapid Palatal Expansion). Les TADs ont été placés avec ancrage squelettique bilatéral, en prenant comme repères les racines des canines et premières prémolaires maxillaires.
Avant l’insertion, une anesthésie infiltrative locale a été réalisée avec de la lidocaïne hydrochloride à 2 % associée à de l’épinéphrine 1:100 000, à raison d’une dose totale d’environ 0,8 mL par côté (technique d’infiltration corticale). Les TADs ont été insérés dans des conditions d’asepsie à l’aide d’un tournevis manuel. Il s’agissait de micro-vis Evolution 1,6 mm Ø x 10 mm, de la marque Argentine Odontit®.
Le disjoncteur Hyrax a ensuite été mis en place et activé après 48 heures. Un protocole d’une activation par jour a été suivi pendant une période de trois semaines
Au terme de laquelle une première évaluation clinique et radiographique a été réalisée, montrant des signes clairs d’expansion squelettique, notamment la présence d’un diastème médian. Une semaine supplémentaire d’activations a été ajoutée, portant le total à 28 activations. Le patient a rapporté des céphalées modérées au cours de la première semaine d’activation.
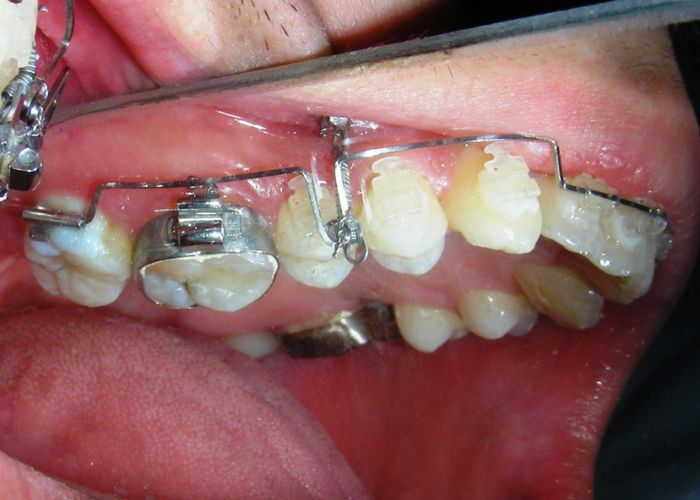
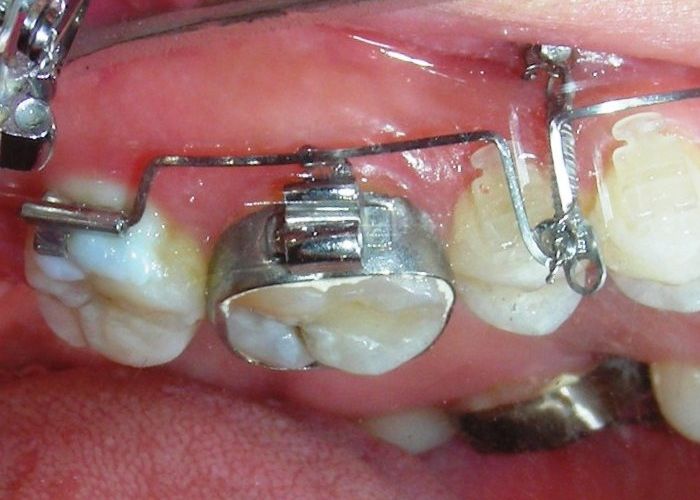
Après avoir obtenu avec succès l’expansion, nous avons procédé à l’intrusion des secteurs postérieurs supérieurs, en modifiant le disjoncteur Hyrax par l’ajout de crochets d’ancrage au niveau vestibulaire des premières prémolaires.
En utilisant le Hyrax comme ancrage, l’objectif était de réaliser une intrusion parallèle. Ce dispositif peut être remplacé par une barre palatine.
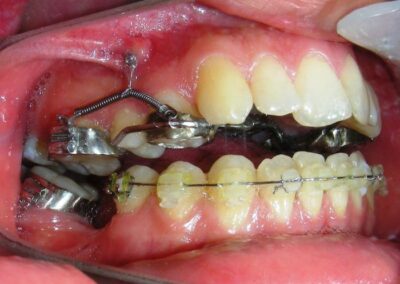
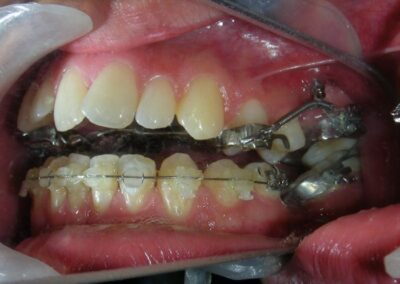
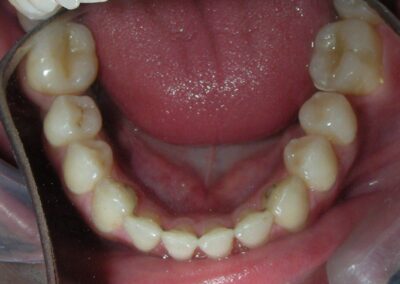
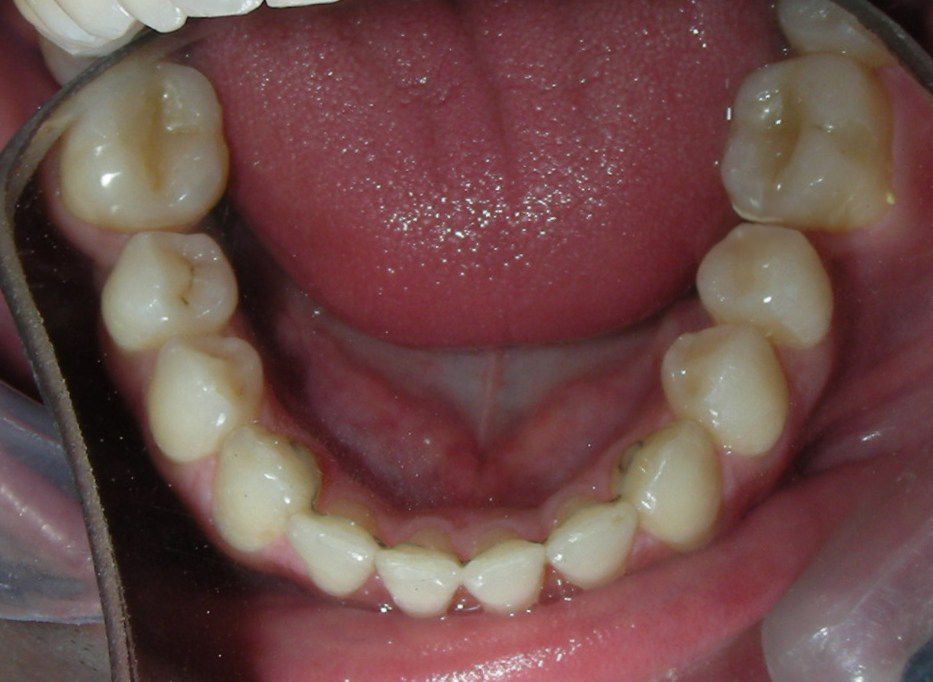
Des TADs ont été placés bilatéralement au niveau mésial des premières molaires, en les insérant de manière aussi parallèle que possible aux racines. Simultanément, nous avons commencé l’alignement de l’arcade inférieure à l’aide de brackets céramiques à prescription Roth .022 de la marque Henry Schein®.
Comme le lecteur peut le déduire, l’alignement et le nivellement du segment antérieur supérieur sont volontairement différés à ce stade du traitement. Cette décision stratégique repose sur l’objectif principal de fermer la béance antérieure non pas par une extrusion des incisives, mais par une intrusion postérieure contrôlée. Cette approche biomécanique favorise une rotation antihoraire de la mandibule, ce qui entraîne une augmentation de l’angle de l’axe facial et une amélioration des proportions verticales du visage. En évitant un alignement antérieur précoce, on prévient tout déplacement vertical prématuré des incisives supérieures.
Des changements cliniques sont devenus évidents après 12 mois de traitement, avec l’intrusion postérieure à l’aide de TADs et de ressorts fermés en nickel-titane (NiTi), jusqu’à ce que les rendez-vous de suivi suivants ne révèlent aucune modification significative supplémentaire.
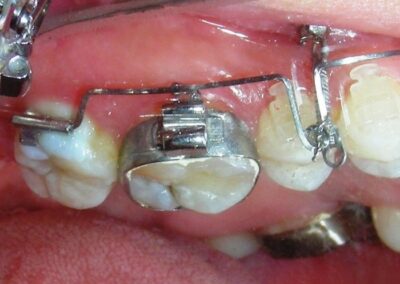
À ce stade, il a été noté que les molaires les plus distales restaient en contact occlusal et n’avaient pas suivi le mouvement intrusif de leurs voisines mésiales. Le vecteur vertical de l’intrusion était situé trop en arrière pour permettre la pose de TADs dans cette région.
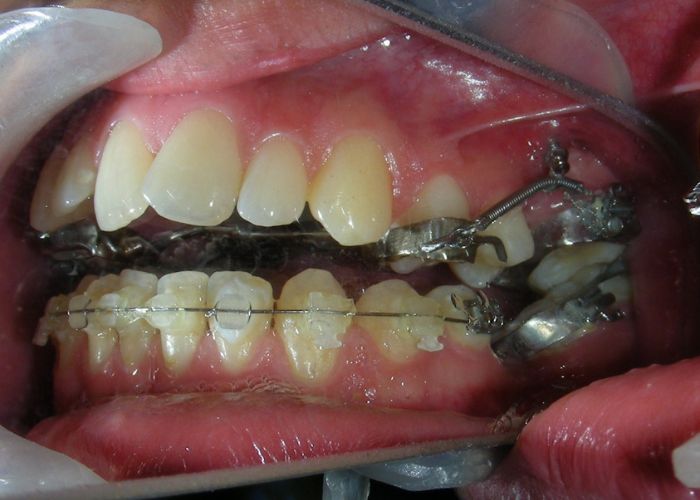
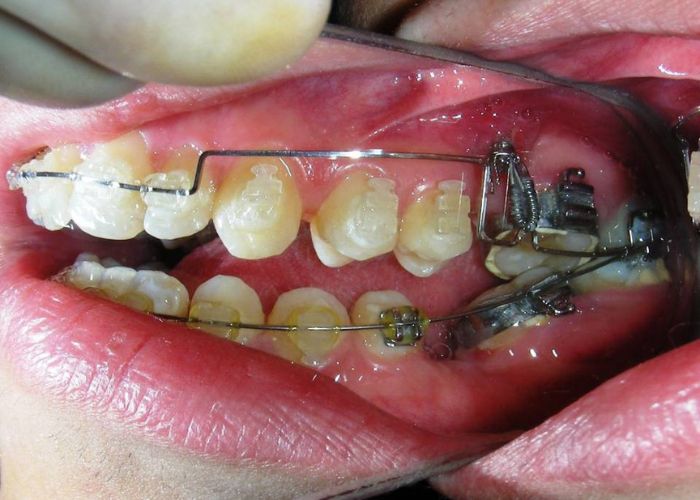
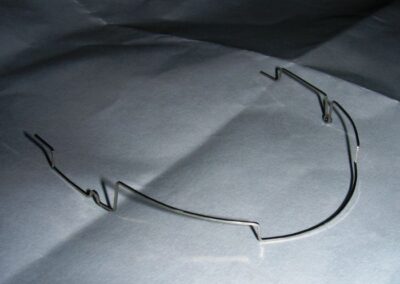
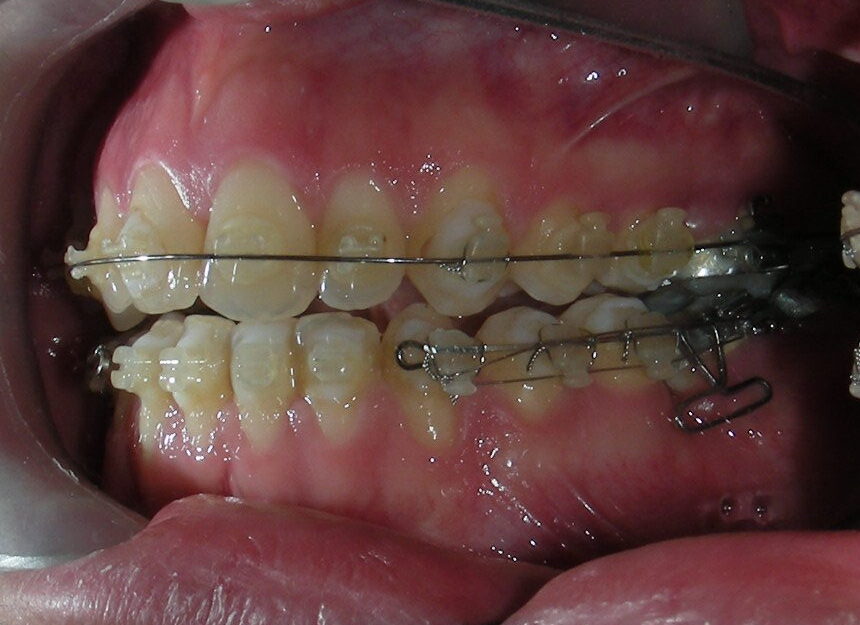
À ce stade, l’arc utilitaire développé par le Dr Ricketts a été introduit dans la mécanique. Je l’ai désigné sous le nom de « Tilting Utility Arch ». ou« arc Basculant »
Il a été confectionné en Blue Elgiloy .017″ × .025″ et utilisé comme bras de levier pour transmettre la force intrusive générée par le ressort fermé, avec un ancrage assuré par les TADs.
Les brackets supérieurs ont été collés uniquement dans le but d’apporter une stabilité à l’arc utilitaire.
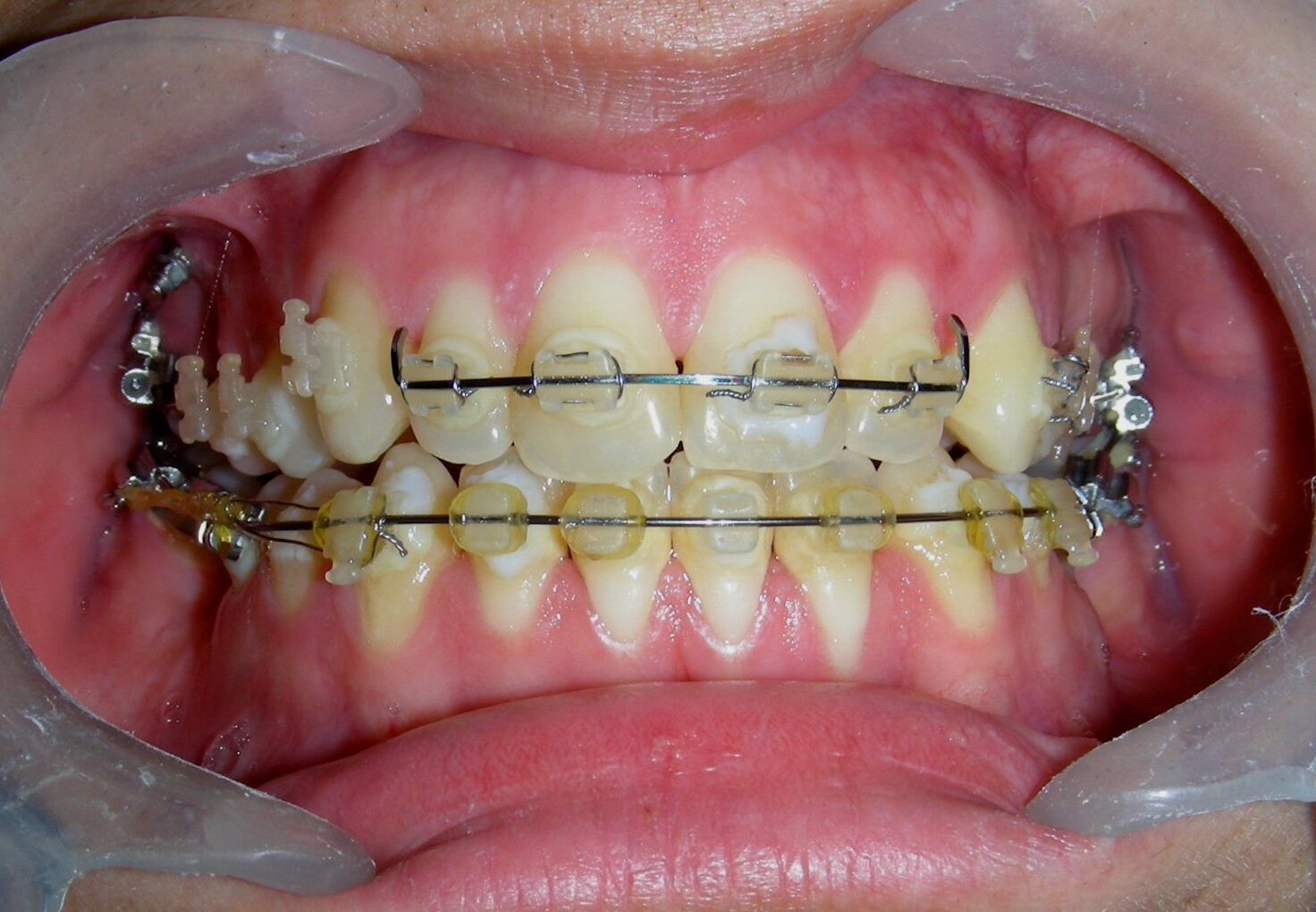
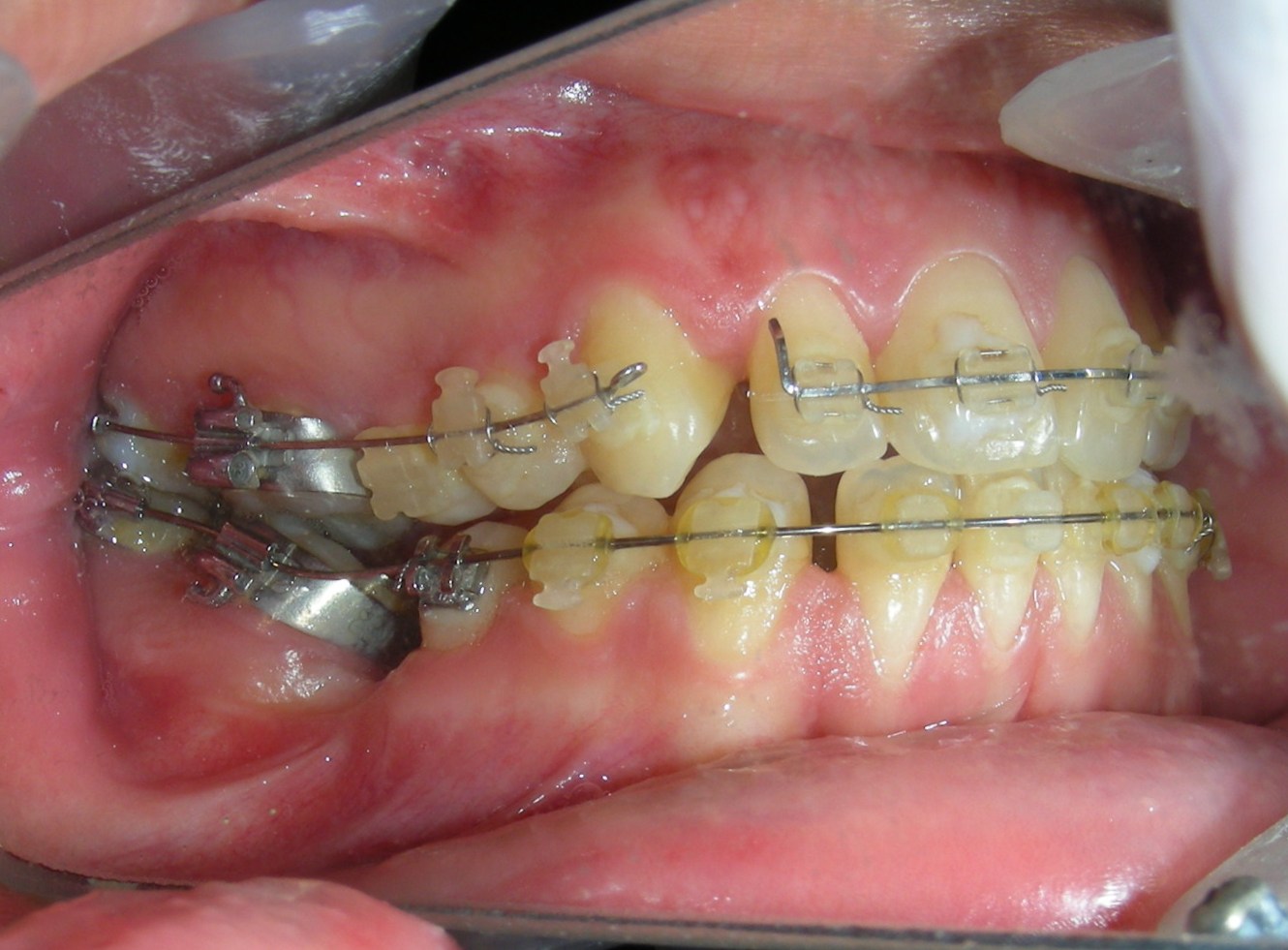
Conformément au plan de traitement structuré hiérarchiquement, nous avons poursuivi avec la phase d’alignement et de nivellement, afin de permettre la mésialisation des segments postérieurs à l’aide de mécaniques coulissantes, qui fonctionnent efficacement en combinaison avec des brackets à prescription Roth .022.
Une séquence progressive d’arcs a été utilisée pour l’alignement, le nivellement et le contrôle tridimensionnel.
-
-
Fil rond NiTi .014″
-
Fil rond NiTi .016″
-
Fil rectangulaire NiTi .016″ × .022″
-
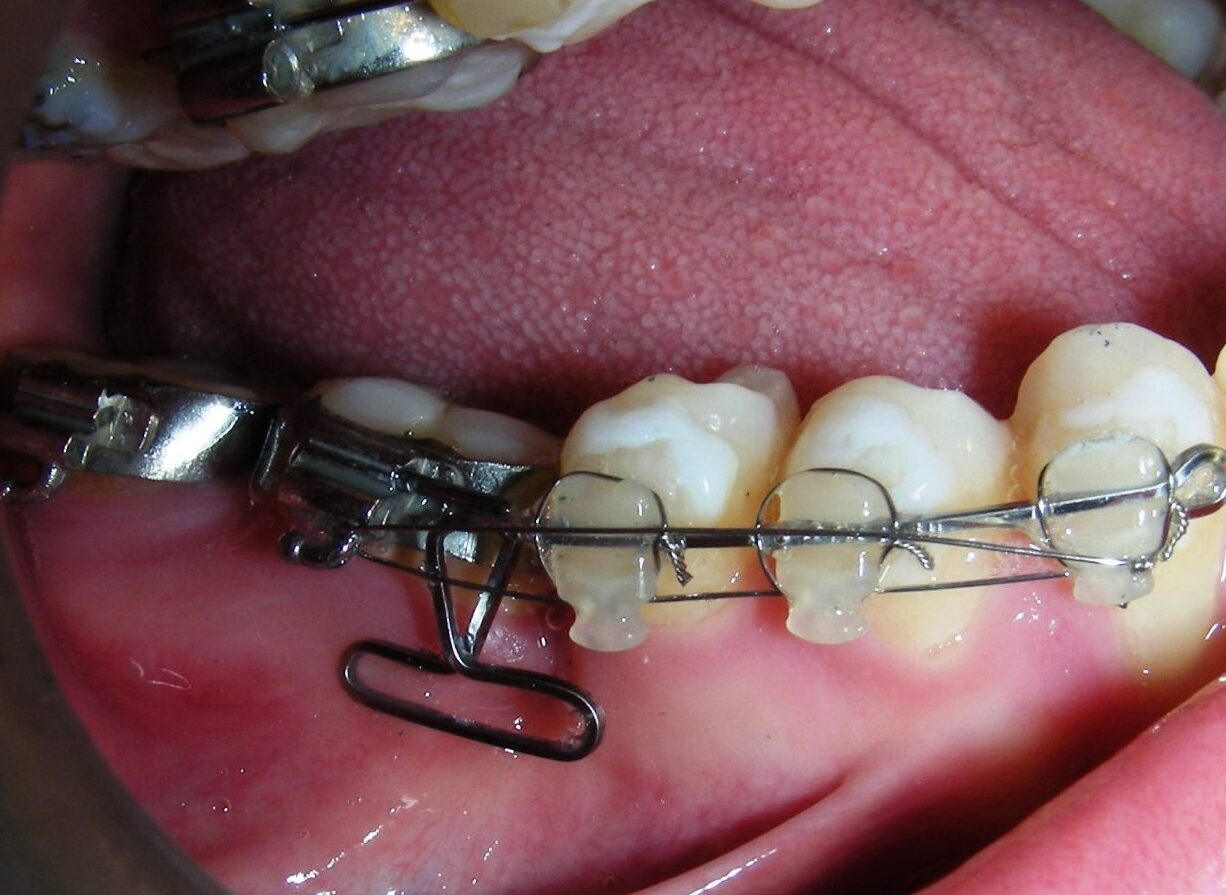
Fil sectionnel Blue Elgiloy .018″ × .018″, placé en trois segments dans l’arc maxillaire pour maximiser l’efficacité des élastiques intermaxillaires de Classe II, en conjonction avec la fermeture d’espace (mésialisation) dans l’arc mandibulaire.
-
Fil sectionnel de nivellement Blue Elgiloy .017″ × .025″ entre #35-37 et #45-47
-
Fil en acier inoxydable (SS) .017″ × .025″ + ressorts fermés en NiTi, activés entre les molaires et le segment antérieur
-
Fil en acier inoxydable (SS) .019″ × .025″
-
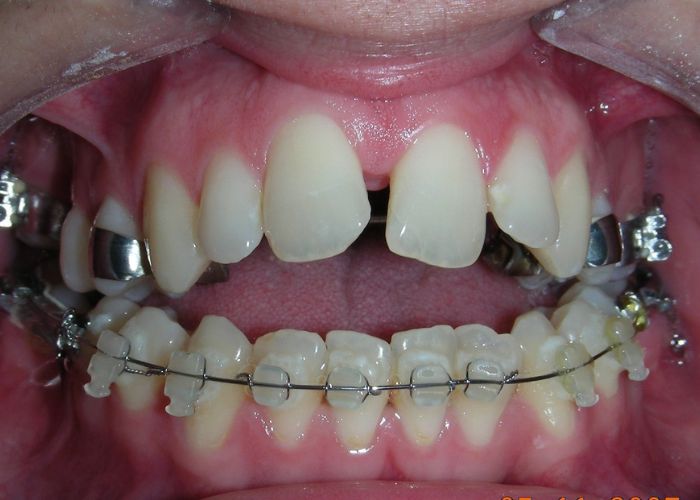
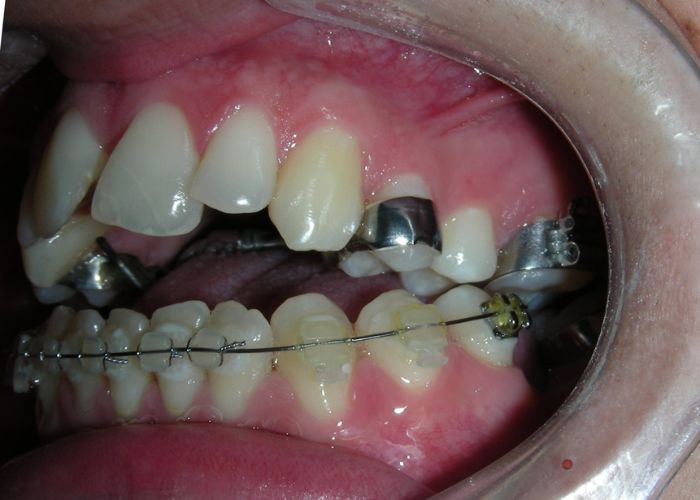
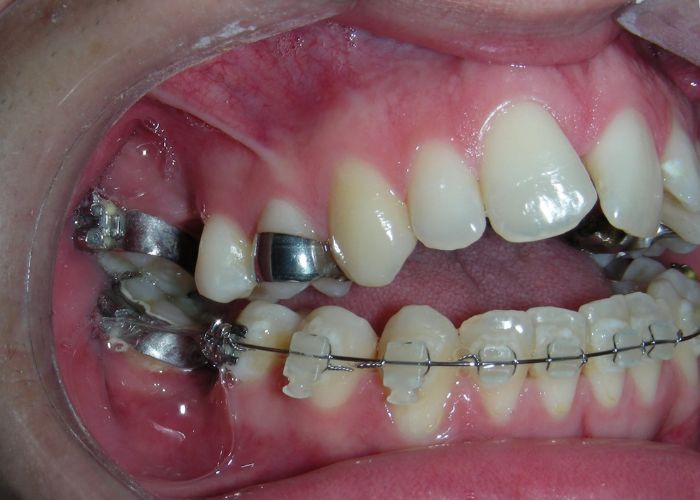
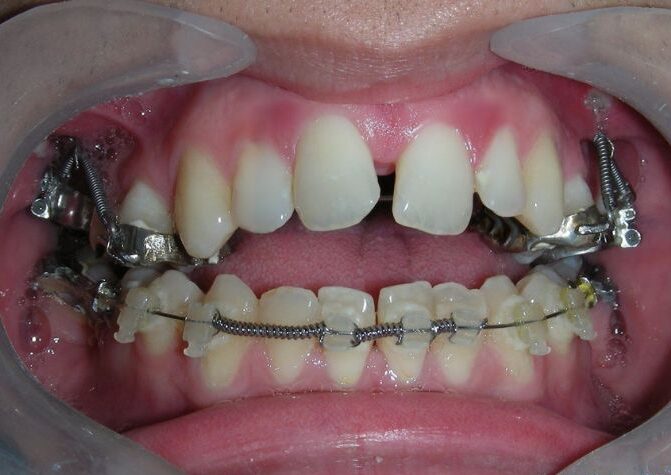
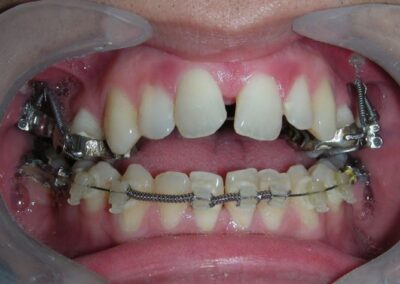
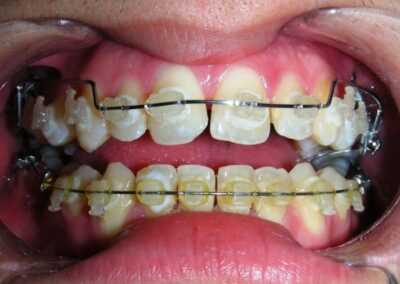
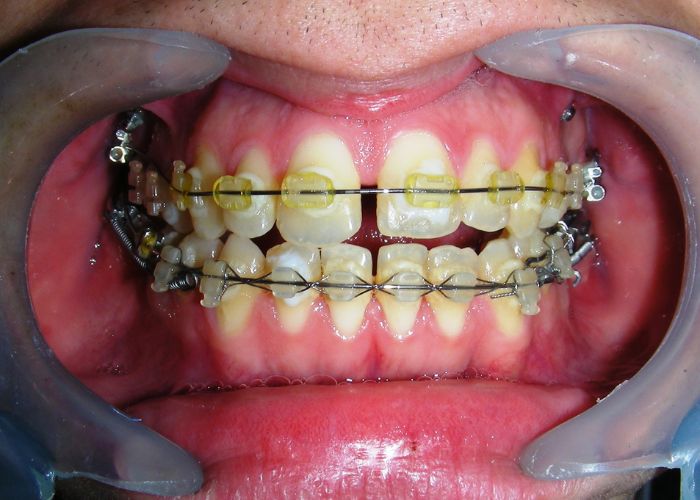
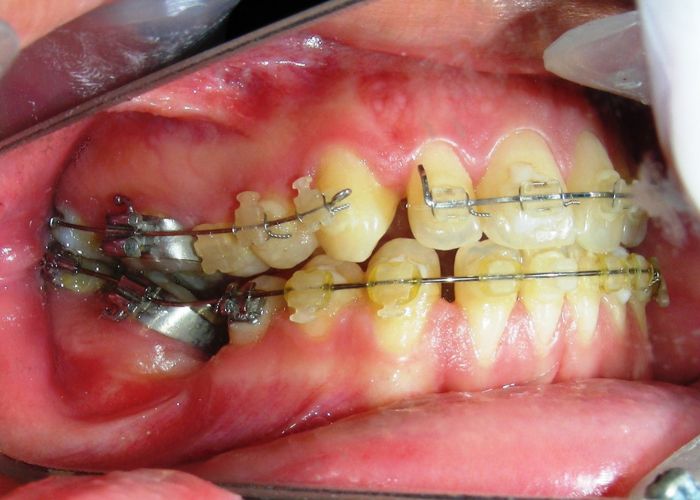
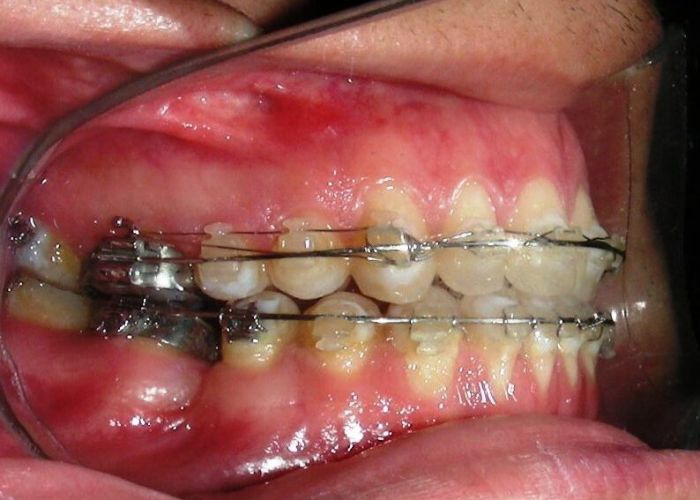
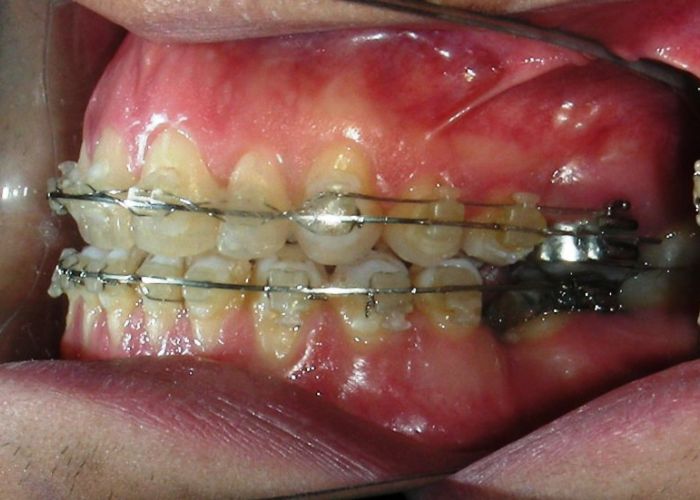
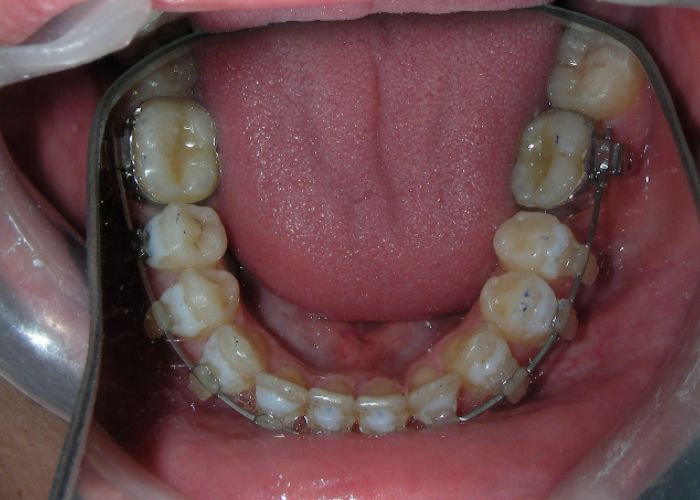
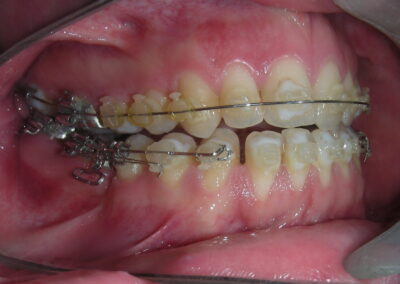
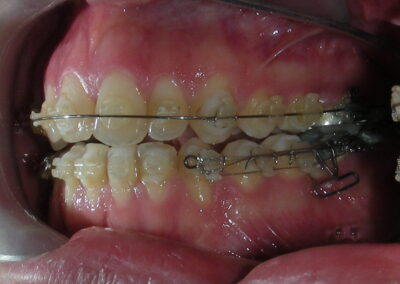
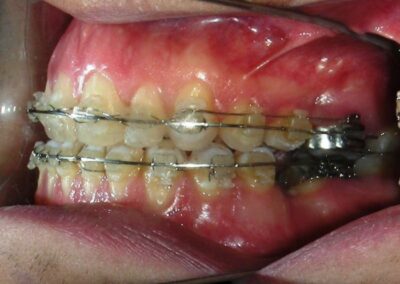
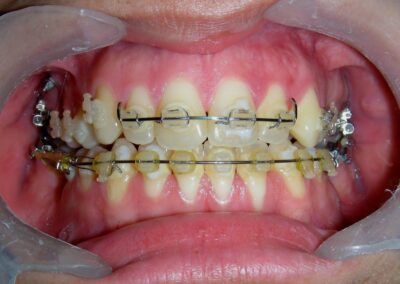
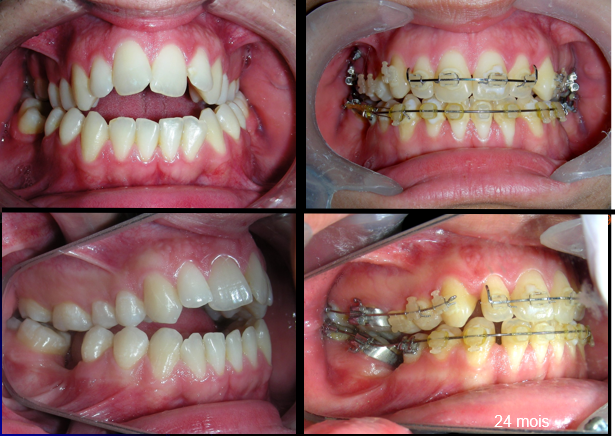
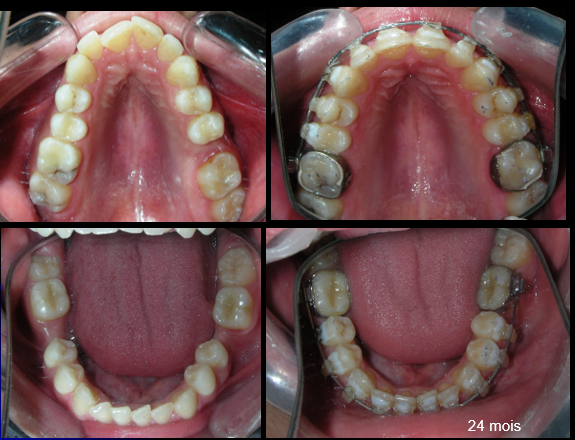
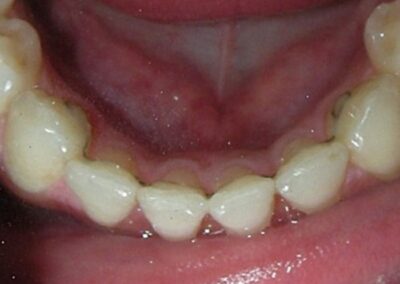
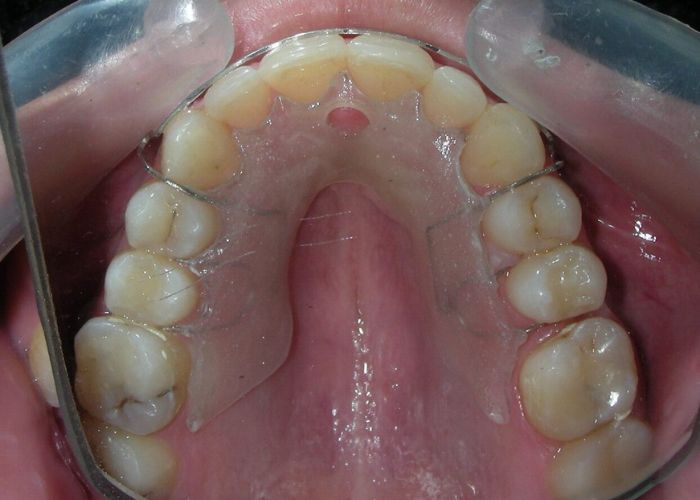
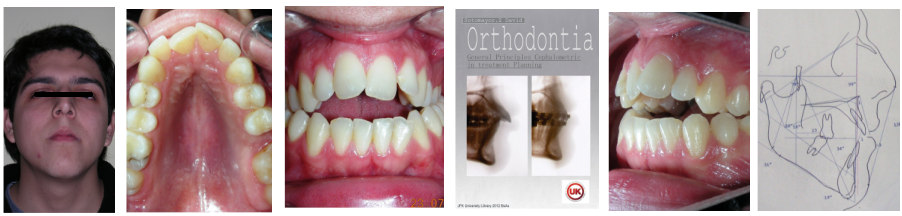
Après deux années de traitement utilisant une biomécanique appropriée, le surplomb vertical a été corrigé avec succès, passant de -8 mm à +1 mm, permettant la fermeture complète de la béance antérieure sans aggraver les proportions verticales du tiers inférieur du visage du patient. À ce stade, les contacts occlusaux ont été vérifiés à l’aide de papier articulé, et les mouvements fonctionnels des canines et des incisives ont été évalués afin d’assurer une guidance antérieure correcte et des schémas de disclusion fonctionnels.
Le patient a ensuite été adressé en orthophonie (évaluation myofonctionnelle) dans le cadre du protocole d’évaluation pré-débaguage.
Finition et Rétention
À la fin du traitement (28 mois), le patient présentait des améliorations squelettiques et dentaires significatives, conformes aux objectifs initiaux du traitement. Une réduction de 3 degrés de la hauteur faciale antérieure inférieure et une augmentation de 4 degrés de l’angle de l’axe facial ont été observées lors de l’analyse céphalométrique post-traitement, indiquant une rotation mandibulaire antérieure favorable dans le sens antihoraire. Ce changement squelettique, associé à la mésialisation des segments postérieurs et aux mécaniques de fermeture d’espace, a conduit à la résolution réussie de la béance antérieure. Pendant la phase de contention, un appareil de Hawley modifié a été utilisé pour l’arcade maxillaire, tandis que l’arcade mandibulaire a été stabilisée à l’aide d’un fil de contention fixe en twist-flex (supercâble) allant de la dent #33 à #43, qui avait été traité thermiquement pour éliminer son élasticité. Cette stratégie de contention a été complétée par une thérapie myofonctionnelle, visant à garantir une stabilité neuromusculaire à long terme.
L’utilisation des mesures céphalométriques comme indicateurs quantitatifs des mouvements squelettiques et dentaires a validé le plan biomécanique établi dès le début du traitement.
Bien que le patient conserve son biotype dolichofacial, le résultat fonctionnel souhaité — incluant un contact occlusal antérieur, un contrôle vertical et une position mandibulaire stable — a été atteint avec succès..
Concernant les deux dernières photos :
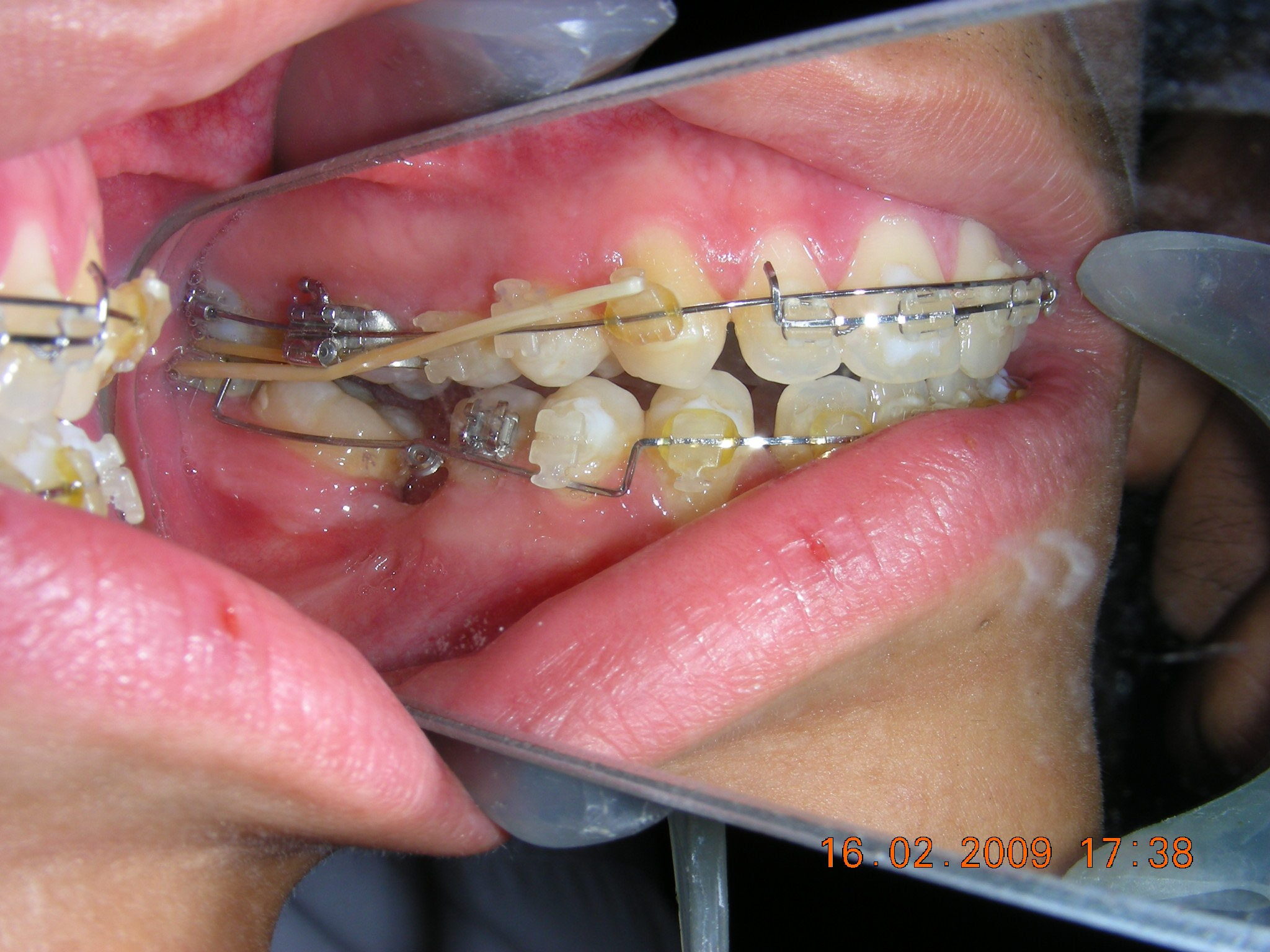
Sur la première, le patient — toujours satisfait après toutes ces années — m’a envoyé cette photo pour me demander des conseils au sujet de son appareil de Hawley, qu’il ne porte que les week-ends et qui était en mauvais état. Il aurait dû être orienté plus tôt vers un collègue pour remplacer l’appareil, car il était utilisé depuis plus de 11 ans.
Sur la deuxième photo, je partage des expériences avec un collègue Belge. Nous avons été surpris de constater d’incroyables similitudes dans nos approches thérapeutiques, notamment sur l’importance que nous accordons tous les deux au respect de la fonction et de la biologie tout au long du processus orthodontique.
- CONCLUSIONS
Ce cas clinique démontre que la correction de la béance antérieure chez un patient adulte présentant des anomalies squelettiques et transversales peut être réalisée avec succès par un traitement orthodontique non chirurgical lorsqu’une approche globale et interdisciplinaire est appliquée.
Malgré l’indication initiale pour une chirurgie orthognathique, le haut niveau de coopération du patient et l’utilisation stratégique de l’ancrage squelettique (TADs) ont permis un contrôle vertical efficace, une intrusion postérieure et un rétablissement de la guidance antérieure.
Un facteur clé contribuant à la stabilité des résultats fut l’intégration de la thérapie myofonctionnelle orofaciale, qui a ciblé la posture de la langue, les modes de déglutition et la fonction musculaire orofaciale. La correction des habitudes dysfonctionnelles et l’amélioration de l’équilibre musculaire orofacial ont joué un rôle important dans la minimisation du risque de récidive et l’amélioration des résultats à long terme.
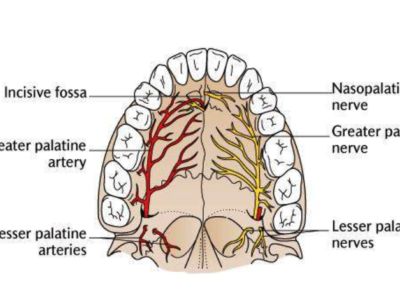
De plus, une amélioration significative des dimensions des voies aériennes supérieures a été observée suite à l’expansion palatine, ce qui pourrait contribuer positivement à la fonction respiratoire et à la santé orofaciale globale.
Ce cas souligne l’importance de la motivation du patient, de la planification individualisée du traitement et de la collaboration interdisciplinaire — en particulier le rôle de l’orthophonie — pour obtenir des résultats stables et esthétiques dans la prise en charge non chirurgicale de la béance antérieure chez l’adulte.
La réalisation de ce cas et l’atteinte des objectifs planifiés ont été une expérience extrêmement satisfaisante, tant sur le plan professionnel que personnel.
Les progrès cliniques ont non seulement permis d’atteindre les objectifs fonctionnels et esthétiques, mais ont également réaffirmé la valeur de la philosophie Bioprogressive, qui offre une approche structurée et respectueuse de la biologie, clé dans l’orientation de chaque décision.
REFERENCES:
1 – American Academy of Oral and Maxillofacial Radiology. Clinical recommendations regarding use of cone beam computed tomography in orthodontics. Position statement by the American Academy of Oral and Maxillofacial Radiology. Oral Surg Oral Med Oral Pathol Oral Radiol. 2013.
2- Iwasaki, T., Saitoh, I., Takemoto, Y., et al. (2014). Tongue posture improvement and long-term stability after maxillary expansion in adults. American Journal of Orthodontics and Dentofacial Orthopedics, 146(5), 600–610.
3- Aljawad, Lee, Lim. PLoS One, 2021. Three‑dimensional evaluation of upper airway changes following rapid maxillary expansion: A retrospective comparison with propensity score matched controls”
4- Gregoret, J., Tuber, E., Escobar, L. H., & Matos da Fonseca, A . Orthodontics and orthognathic surgery: Diagnosis and Planning. Amolca 2014.
5-Kaku, M.; Kawai, A.; Koseki, H.; Abedini, S.; Kawazoe, A.; Sasamoto, T.; Sunagawa, H.; Yamamoto, R.; Tsuka, N.; Motokawa, M.; et al. Correction of severe open bite using miniscrew anchorage. Aust. Dent. J. 2009 , 54, 374–380.
6- Systemized Orthodontic Treatment Mechanics — Richard P. McLaughlin, John C. Bennett, Hugo J. Trevisi. 1ª edición. Mosby, diciembre de 2001
7 – Ricketts RM, Roth RH, Chaconas SJ, Schulhof RJ, Engel GA. Orthodontic diagnosis and planning their roles in preventive and rehabilitative dentistry. 1 ed. Denver: Rocky Mountain; 1982.